Аит щитовидной железы: что это такое, насколько недуг опасен. Аутоиммунный тиреоидит Диагноз аит щитовидной
Аутоиммунные процессы щитовидной железы сопровождаются эутиреозом, гипотиреозом или гипертиреозом, узловыми или диффузными изменениями, могут иметь изотрофический, гипертрофический и гипотрофический объём. В популяции аутоиммунный тиреоидит встречается от 1% до 12% в зависимости от возраста пациентов (по данным разных авторов). Как и в отношении иных заболеваний щитовидной железы, частота встречаемости хронических аутоиммунных событий у женщин по сравнению с мужчинами чаще от 2-3 до 15 раз, по данным разных авторов. Заболевание встречается во всех возрастных периодах, но чаще в 40-50 лет.
Лекция об ошибочном понимании процессов, протекающих в щитовидной железе при аутоиммунном тиреоидите. Распространённые заблуждения.
Доказательство восстановления ткани щитовидной железы при аутоиммунном тиреоидите.
Классификация аутоиммунного тиреоидита
Все структурные варианты заболеваний щитовидной железы могут сопровождаться аутоиммунным тиреоидитом. Это способствует значительному расширению классификационного ряда. Вместе с тем, к аутоиммунным процессам щитовидной железы относят этиологические (причинные) и патогенетические (по механизму действия) явления.Наиболее практически применимым является деление аутоиммунного тиреоидита на два вида: аутоиммунный гипертиреоз и, собственно, аутоиммунный тиреоидит. Если при аутоиммунном гипертиреозе диагностический поиск ориентирован на выявление в крови АТ-рТТГ, то при эутиреоидном и гипотиреоидном аутоиммунном тиреоидите – на определение АТ-ТПО и АТ-ТГ.
Кроме того, аутоиммунный тиреоидит классифицируют комплексно, в соответствии с морфологическими, этиологическими, функциональными, возрастными и прочими особенностями. Поэтому различают:
Исследователи определяют аутоиммунный тиреоидит противоположно. Одни специалисты характеризуют это как болезнь, стараясь придать этому состоянию категории болезни. Иные высказываются об аутоиммунном антительном тиреоидном носительстве, как о форме, переходной в иные болезни щитовидной железы. В нашей Клинике теоретический анализ и практические данные позволяют оценивать иммунные процессы щитовидной железы как компенсаторно-приспособительные. Эти аутоиммунные явления обязательно ожидаемы при любой степени истощения и перенапряжения.
В соответствии с представлениями первой группы специалистов, различают фазы аутоиммунного тиреоидита: эутиреоидную, субклиническую, гипотиреоидную, гипертиреоидную (тиреотоксическую). Но отсутствие полноценного научного обоснования такой многофазности тиреоидита, вместе с эмпирическим привязыванием иммунных изменений к обеспечению организма гормонами, способствует практическим ошибкам и потому уменьшает ценность такой классификации.
В предложенной нами сущностной Клинической классификации (Клиника доктора А.В.Ушакова, 2010) аутоиммунный процесс определяется как компенсаторное явление, обладающее различной степенью активности. В соответствии с титром антител в крови выделяется малая, умеренная и значительная степени аутоиммунного процесса. Например, обычно, увеличение АТ-ТПО до 300-500 ЕД/л оценивается как малая степень, от 500 до 1000 Ед/л – как умеренная степень, и более 1000 Ед/л – как значительная степень. При такой оценке учитывается референсные данные лаборатории.
Каждая степень активности близко коррелирует с величиной морфологических изменений в железе. Такое классификационное деление позволяет оценить интенсивность иммунных событий и определиться с прогнозом болезни щитовидной железы.
Что такое АИТ с поражением щитовидной железы и насколько опасное данное заболевание? Это воспалительный процесс, который имеет . Данное заболевание имеет еще другое название – тиреоидит или зоб Хашимото. Такая патология составляет 30% от всех диагностированных нарушений, протекающих в щитовидной железе. Данная болезнь встречается приблизительно у 3-4% от всего населения. Только у 1% присутствуют ярко выраженные симптомы. Этот тип патологии чаще диагностируется у женщин, чем у мужчин (приблизительно в 4-8 раз). Также АИТ щитовидной железы с намного большой частотой развивается у людей, которые старше 60 лет. Число заболевших детей незначительно – меньше 1%.
Аутоиммунные заболевания щитовидной железы развиваются на фоне генетического дефекта, который чаще всего передается по наследству от родителей к детям, и приводит к неправильной работе иммунной системы.
У здорового человека она в полном объеме способна отличить чужеродные клетки от собственных. Защитная функция организма основывается на уничтожении патогенных микроорганизмов. При АИТе и других заболеваниях аутоиммунной природы иммунитет человека начинает борьбу с собственными клетками, вырабатывая специальные антитела. На фоне такого негативного процесса происходит поражение щитовидной железы с ее частичным разрушением. Это провоцирует , который сопровождается недостатком определенных гормонов.
Несмотря на генетическую предрасположенность, стремительное развитие данного заболевания наблюдается после воздействия определенных факторов:
- стресс, сильная эмоциональная нагрузка, хроническая усталость;
- применение гормонозаместительной терапии при гинекологических заболеваниях, во время процедуры ЭКО и в других случаях;
- недостаток йода или превышение рекомендуемой дозировки при его потреблении. При использовании йодсодержащих препаратов в любом виде (таблетки, антисептические растворы и другие) наблюдается накапливание основного действующего вещества в щитовидке. Йод является тиреоглобулином. При наличии слишком большого его количества более активно происходят процессы раздражения иммунной системы, которая в ответ выделяет антитела;

- бесконтрольное употребление противовирусных препаратов (амиксина, интерферона и других). Их назначают с большой осторожностью при наличии гепатита, рассеянного склероза, при химиотерапии. Использование данных препаратов с профилактической целью может привести к запуску аутоиммунного процесса;
- перенесение острых вирусных заболеваний, наличие хронических очагов инфекции в организме (в пазухах носа, миндалинах, кариозных зубах и другие);
- неблагоприятная экологическая обстановка;
- употребление воды и продуктов питания, которые содержат в своем составе большое количество фтора, хлора и других веществ;
- радиационное облучение.
Формы заболевания
Аит щитовидной железы – что это такое, какие формы данного заболевания могут развиваться у человека? Такое патологическое состояние принято разделять на несколько разновидностей:
- или лимфоматозный тиреоидит. Развивается на фоне выработки иммунной системой антител и Т-лимфоцитов к клеткам щитовидной железы. имеют генетические причины возникновения, часто сопровождаются сахарным диабетом;
- послеродовой тиреоидит. Достаточно распространенное аутоиммунное заболевание щитовидной железы, которое развивается из-за колоссальных нагрузок на организм женщины во время беременности и родов. Часто также появляется при наличии генетической предрасположенности;
- безболевой или молчащий тиреоидит. Причины возникновения данного заболевания до конца не выявлены;
- цитокин-индуцированный тиреоидит. Развивается у больных гепатитом, которые проходят лечения препаратами с содержанием интерферона.

Классификация заболевания относительно степени поражения щитовидной железы
Аутоимунный тиреоидит разделяют на несколько форм в зависимости от степени поражения щитовидки:
- латентная форма. Характеризуется отсутствием клинических проявлений, но есть определенные иммунологические нарушения. В большинстве случаев щитовидная железа имеет нормальные размеры или немного увеличена. Отсутствуют любые образования или уплотнения. Работа щитовидной железы и количество продуцируемых гормонов в норме;
- гипертрофическая форма сопровождается развитием зоба. При диагностике наблюдается увеличение размеров щитовидки, нарушение ее функционирования. Может происходить неравномерное разрастание тела органа. Это состояние определяют как по типу АИТ. При наличии говорят об узловой форме заболевания. Также встречаются случаи, когда у одного пациента наблюдается сочетание нескольких подвидов одного заболевания;
- атрофическая форма. Первый признак – , резкое сокращение вырабатываемых гормонов. Эта форма чаще всего встречается у пожилых людей. В молодом возрасте развитие данного заболевания возможно только при радиоактивном излучении.

Симптомы
АИТ щитовидной железы сопровождается следующими симптомами:
- сонливость, быстрая утомляемость, депрессивные состояния, нарушение интеллектуальной функции;
- развитие негативных изменений в щитовидной железе. Она имеет нехарактерные размеры, структуру и т. д.;
- отеки;
- нарушения работы сердечно-сосудистой системы;
- активное выпадение волос;
- боли в суставах;
- нарушение менструального цикла у женщин.
Диагноз АИТ ставится на основании следующих способов обследования организма человека:
- общий анализ крови. На развитие заболевания указывает увеличенное число лимфоцитов;
- проводится иммунограмма. Она определяет наличие специфических антител к тиреоглобулину, тиреопероксидазе и тироидным гормонам;
- . Определяется уровень общих и свободных , Т4, ;
- . На наличие патологий аутоиммунного характера может указывать снижение (диффузное), неоднородная структура ткани, нарушение кровообращения в органе, наличие и ;
- . Данная процедура поможет выявить увеличение числа лимфоцитов и другие изменения, которые характерны для тиреоидита.

Лечение
При аутоиммунном поражении щитовидной железы лечение не может быть направлено на устранение основной причины данного заболевания. Угнетение иммунитета приведет к снижению выработки антител против собственных клеток, и спровоцирует значительное снижение защитных функций организма. В результате человек будет подвержен вирусным, инфекционным заболеваниям, что представляет серьезную опасность.
Потому лечение тиреоидита подразумевает применение препаратов, устраняющих определенные симптомы. При нехватке прибегают к заместительной терапии. Назначаются препараты, содержащие синтетические аналоги тироксина. При правильном подходе к лечению любые побочные эффекты от данных медикаментозных средств исключены. Единственный недостаток – синтетический тироксин необходимо принимать пожизненно для поддержания оптимального гормонального фона.

Также часто назначаются глюкокортикоиды для устранения воспалительного процесса щитовидной железы. Если у больного замечено резкое увеличение количества антител, назначаются такие препараты, как Метиндол, Вольтарен и другие. Когда нарушения стремительно прогрессируют и консервативное лечение не дает результатов, показано оперативное вмешательство. Щитовидную железу удаляют, а человек всю последующую жизнь принимает гормоны.
Профилактика заболевания заключается в своевременном обращении к врачу при наличии любых беспокоящих симптомов. Если в семье зафиксирован факт развития данной патологии, необходимо постоянно обследоваться кровным родственникам, чтобы выявить возможные нарушения в их организме. При наличии тиреоидита нормальное самочувствие человека сохраняется на протяжении 15 лет, после чего происходит значительное ухудшение. Данное заболевание невозможно вылечить полностью.
Список литературы
- Генри, М. Кроненберг Заболевания щитовидной железы / Генри М. Кроненберг и др. - М.: Рид Элсивер, 2010. - 392 c.
- Грекова, Т. Все, что вы еще не знали о щитовидной железе / Т. Грекова, Н. Мещерякова. - М.: Центрполиграф, 2014. - 254 c.
- Данилова, Н. А. Болезни щитовидной железы. Эффективные методы лечения и профилактики / Н.А. Данилова. - М.: Вектор, 2012. - 160 c.
- Древаль, А. В. Заболевания щитовидной железы и беременность / А.В. Древаль, Т.П. Шестакова, О.А. Нечаева. - Л.: Медицина, 2007. - 625 c.
- Заболевания щитовидной железы у женщин репродуктивного возраста. Руководство для врачей. - М.: ГЭОТАР-Медиа, 2013. - 487 c.
⚕️Мелихова Ольга Александровна - врач эндокринолог, стаж 2 года.
Занимается вопросами профилактики, диагностики и лечения заболеваний органов эндокринной системы: щитовидной железы, поджелудочной железы, надпочечников, гипофиза, половых желез, паращитовидных желез, вилочковой железы и т.д.
Заболевания эндокринной системы – настоящий бич двадцать первого века. В числе лидеров по количеству заболеваемости населения, первое место занимают сердечно-сосудистые заболевания, второе – эндокринные, в частности, проблемы поджелудочной и щитовидной желез. В последнем случае распространенными заболеваниями являются тиреотоксикоз, гипотиреоз и тиреоидит.
Основы заболевания
Аутоиммунный тиреоидит, как и другие заболевания щитовидной железы, связан с ее фактическим физическим состоянием – если клетки железы повреждены, начинается нерегулярная выработка гормонов, вырабатываемых щитовидной железой.
Говоря конкретно о хронической форме аутоиммунного тиреоидита, заболевание имеет воспалительную природу. Процесс воспаления происходит под влиянием антител иммунной системы к железе, которые ошибочно расценивают ее как инородное тело. В здоровом организме антитела должны производиться только для несвойственных организму тел, в этом же случае они поражают клетки щитовидной железы.
Причины
Чаще всего патология поражает пациентов возрастной категории от сорока до пятидесяти лет. Женщины страдают болезнями щитовидной железы в три раза чаще, чем мужской пол. В последние годы недуг встречается у людей и более молодого возраста, а также у детей, что считается проблемой мировой экологии и неправильного образа жизни.
Источником недуга может быть наследственность – доказано, что аутоиммунный тиреоидит у близких родственников встречается чаще, чем без такового фактора, к тому же, генетическое проявление возможно и в других заболеваниях эндокринной системы – сахарном диабете, панкреатите.

Но для того, чтобы наследственный фактов реализовался, необходимо наличие хотя бы одного провоцирующего фактора:
- Частые заболевания верхних дыхательных путей вирусной или инфекционной природы;
- Очаги постоянной инфекции в самом организме – это гланды, пазухи носа, зубы с кариесом;
- Длительный прием лекарств с содержанием йода;
- Длительное воздействие излучения радиации.
Под воздействием этих факторов в организме продуцируются лимфоциты, способствующие запускать патологическую реакцию выработки антител, атакующих щитовидную железу. Как результат, антитела атакуют тироциты – клетки щитовидной железы – и разрушают их.
Строение тироцитов является фолликулярным, потому при повреждении стенки клеток в кровь высвобождается секрет щитовидной железы, а также поврежденные клеточные мембраны. Эти самые остатки клеток вызывают повторную волну антител к железе, таким образом, процесс разрушения циклически повторяется.
Механизм аутоиммунного действия
В данном случае процесс саморазрушения железы организмом достаточно сложен, но общая схема происходящих процессов в организме во многом изучена:
- Чтобы различать собственные и чужеродные клетки, иммунная система умеет различать белки, составляющие разные клетки организма. Для распознавания белка в иммунной системе есть клетка-макрофаг. Он контактирует с клетками, распознавая их белки.
- Информация о происхождении клетки доставляется макрофагом к Т-лимфоцитам. Последние могут быть так называемыми Т-супрессорами и Т-хелперами. Супрессоры запрещают атаку клетки, хелперы – разрешают. По сути, это определенная база данных, которая разрешает атаку, не распознав такой клетки в организме, либо запрещает, узнав такую клетку, знакомую ранее.
- Если Т-хелперы разрешают атаку, начинается высвобождение атакующих железу клеток и макрофагов. Атака подразумевает контакт с клеткой, в том числе с помощью интерферонов, активного кислорода и интерлейкинов.
- Выработкой антител занимается В-лимфоцит. Антитела, в отличие от активного кислорода и других атакующих агентов, являются специфичными образованиями, направленными и выработанными для атаки конкретного типа клеток.
- Как только антитела связались с антигенами – атакуемыми клетками – запускается агрессивная система иммунитета, называющаяся системой комплемента.

Говоря конкретно об аутоиммунном тиреоидите, ученые пришли к выводу, что заболевание связано с нарушением работы макрофага при распознавании белка. Белок клеток железы распознается, как чужеродный, и запускается описанный выше процесс.
Нарушение такой распознаваемости может быть генетически заложенным, а может быть представлено низкой активностью супрессоров, призванных остановить агрессивные системы иммунитета.
Антитела, которые вырабатывает В-лимфоцит, атакуют тиреопероксидазу, микросомы и тиреоглобулин. Данные антитела и являются предметами лабораторного исследования, когда пациент проходит диагностику заболевания. Клетки железы становятся не в состоянии продуцировать гормоны и формируется гормональный дефицит.
Симптоматика
Хроническая форма аутоиммунного тиреоидита может длительное время не проявлять симптомы. Первые симптомы заболевания выглядят так:
- Ощущение комка в горле при дыхании, глотании;
- Дискомфорт в области горла, шеи;
- Незначительные болевые ощущения при пальпации щитовидной железы;
- Слабость.
На следующем этапе заболевания появляются более выраженные симптомы. Именно эти симптомы наталкивают эндокринолога на подозрение у пациента аутоиммунного тиреоидита:
- Тремор рук, ног, пальцев;
- Учащенное сердцебиение, повышенное артериальное давление;
- Повышенная потливость, которая чаще отмечается в ночное время;
- Беспокойство, тревожность, бессонница.
В первые годы заболевания может появляться гипертиреоз, симптомы которого аналогичны. В дальнейшем же работа щитовидки может нормализоваться или же количество гормонов будет незначительно снижено.
Гипотиреоз наблюдается в течение первых десяти лет от начала патологических процессов, а его выраженность усиливается под воздействием тяжелых физических или психологических нагрузок и травм, заболеваний верхних дыхательных путей и других указанных выше факторах риска.
Формы заболевания
Тиреоидит различают по выраженности симптомов и по физическому состоянию самой щитовидной железы.
- Гипертрофическая форма – наблюдается увеличение органа, возможно локальное или общее увеличение железы. Локальные увеличения называют узлами. Такая форма нередко начинается с тиреотоксикоза, но в дальнейшем при адекватном лечении функция органа может восстановиться.
- Атрофическая форма – железа не увеличивается в размерах, но функция ее значительно снижается, приводя к гипотиреозу. Такой вид встречается при длительном контакте с радиоактивным излучением в низких дозах, а также у пожилых людей и детей.
По большому счету, форма заболевания не сильно влияет на то, как заболевание будут лечить. Опасения могут вызывать только узловые образования. При обнаружении узлов необходима консультация онколога, чтобы предупредить перерождение клеток узлов в злокачественные.

В остальном, узловые соединения в большинстве случаев не нуждаются в удалении, если не выявлено злокачественной природы, а лечение можно проводить медикаментозно, без оперативного вмешательства, если не имеется других оснований для операции.
Методы диагностики
В первую очередь, терапевт направит пациента на прием не только к эндокринологу, но и к невропатологу, и к кардиологу. Это необходимо по той причине, что симптоматика тиреоидита неспецифична и ее легко ошибочно отнести к другим заболеваниям. Чтобы исключить патологии со стороны других систем организма, назначаются консультации у нескольких врачей.
Эндокринолог обязательно проводит пальпацию щитовидной железы и направляет на лабораторную диагностику. Пациент сдает кровь на количество гормонов щитовидной железы, а именно Т4, Т3, ТТГ – тиреотропный гормон, АТ-ТПО – антитела к тиреопероксидазе. По соотношению этих гормонов в результатах анализа эндокринолог делает вывод о форме и стадии заболевания.
Также назначается иммуннограмма и ультразвуковое исследование щитовидной железы. Во время обследования обнаруживается увеличение размеров железы или неравномерное увеличение при узловом тиреоидите.
Для исключения злокачественной формы узлов при аутоиммунном тиреоидите назначается биопсия – исследование кусочка ткани железы. Для тиреоидита характерна высокая концентрация лимфоцитов в клетках щитовидки.
При явной клинической картине тиреоидита возможность злокачественных новообразований в железе увеличивается, но зачастую тиреоидит протекает доброкачественно. Лимфома железы является, скорее, исключением, чем правилом.
Так как увеличение размеров железы характерно не только аутоиммунному тиреоидиту, но и диффузному токсическому зобу, одно только ультразвуковое исследование не может служить основой для установления диагноза.
Заместительная терапия
Лечение хронического аутоиммунного тиреоидита зависит от течения заболевания. Зачастую при гипотиреозе – дефиците гормонов щитовидной железы – назначают заместительную терапию синтетическими аналогами гормонов щитовидной железы.
Такими препаратами являются:
- Левотироксин;
- Алостин;
- Антиструмин;
- Вепрена;
- Йодбаланс;
- Йодомарин;
- Кальцитонин;
- Микройод;
- Пропицил;
- Тиамазол;
- Тиро-4;
- Тирозол;
- Трийодтиронин;
- Эутирокс.
У пациентов с сердечно-сосудистыми заболеваниями, а также в пожилом возрасте, необходимо начинать заместительную терапию с небольших доз препаратов и наблюдать реакцию организма, проходя лабораторную диагностику каждые два месяца. Коррекцию схемы лечения проводит эндокринолог.
При сочетании аутоиммунной и подострой формы тиреоидита, назначаются глюкокортикоиды, в частности, преднизолон. Например, женщины с хронической формой заболевания при беременности переживали ремиссию тиреоидита, в других же случаях в послеродовой период, напротив, активно развивался гипотиреоз. Именно в этих переломных моментах необходимы глюкокортикоиды.
Гиперфункция железы
При диагностировании гипертрофической формы аутоиммунного тиреоидита, а также при ощутимом сдавливании и дискомфорте дыхания вследствие увеличения щитовидной железы, показано оперативное вмешательство. Аналогичным образом решается проблема, если длительное увеличенное состояние железы сдвинулось с места и орган начал быстро расти.
При тиреотоксикозе – повышенной функции щитовидной железы – назначаются тиреостатики и бета-адреноблокаторы. К таковым относятся мерказолил и тиамазол, которые назначают чаще всего.
Для прекращения выработки специфических антител к тиреопероксидазе и щитовидной железе в целом, назначают нестероидные противовоспалительные препараты: Ибупрофен, Индометацин, Вольтарен.
Также показаны препараты для иммунностимуляции, витаминно-минеральные комплексы и адаптогены. При снижении функции железы назначаются повторные курсы заместительной терапии.
Прогноз
Заболевание прогрессирует достаточно медленно. В течение пятнадцати лет в среднем пациент ощущает достаточную работоспособность и состояние организма. Под воздействием факторов риска могут развиваться рецидивы, которые легко купируются курсом препаратов.
Обострение тиреоидита может сопровождаться как гипотиреозом, так и тиреотоксикозом. Причем, наиболее часто гипотиреоз как следствие тиреоидита в фазе обострения, встречается в послеродовой период у женщин. У остальных пациенток чаще преобладает тиреотоксикоз.
Лечение гормонами не всегда является пожизненным. Такой прогноз возможен только при врожденных патологиях щитовидной железы. В остальных случаях, своевременно начатых курсов заместительной терапии синтетическими гормонами достаточно, чтобы со временем уменьшать дозу гормонов и вовсе прекратить их прием.
Заключение
Решение о приеме гормональных препаратов выносит только врач-эндокринолог на основе лабораторной диагностики и результатов УЗИ. Ни в коем случае нельзя заниматься самолечением эндокринных заболеваний, так как дисбаланс гормонов, поддерживаемый извне, может привести к коматозному состоянию.
При своевременном обнаружении прогноз лечения благоприятен, а ремиссии могут длиться годами с кратковременными редкими обострениями, которые легко устраняются курсом препаратов.
В число самых распространенных патологий щитовидной железы входит такое заболевание, как аутоиммунный тиреоидит (АИТ). В среде эндокринологов его могут называть и по- другому: тиреоидит Хашимото, болезнь Хашимото или даже зоб Хошимото. Но сути это не меняет. Эта патология щитовидки представляет собой хронические воспалительные процессы в тканях эндокринного органа, имеющие аутоиммунную природу. Их целью становятся фолликулы щитовидной железы и клетки их составляющие, что вызывает разрушение последних. По большей части течение болезни проходит без явных признаков дисфункции щитовидки, однако в редких ситуациях симптомы аутоиммунного тиреоидита включа.т разрастание тканей эндокринного органа.
Диагноз аутоиммунный тиреоидит составляет около четверти среди всех выявленных заболеваний щитовидной железы. Причем «слабый пол» более подвержен развитию такой патологии - по статистке почти в 20 раз чаще. Это обуславливается влиянием на лимфатическую систему женских гормонов, в частности эстрогена, и состояниями, которые вызывают негативные изменения Х-хромосомы. В группу риска, в основном, входят люди в возрасте от 40 до 50 лет, однако статистика показывает, что в числе пациентов стали появляться представители молодежи и даже дети.
Понятие аутоиммунный тиреоидит консолидирует целый «пласт» заболеваний, имеющих один корень.
В их число входят:
- Хронический АИТ (ХАИТ), называемый еще лимфоцитарным тиреоидитом или лимфоматозным (устаревшее название зоб Хашимото). Причинами возникновения данной болезни является насыщение тканей эндокринного органа Т-лимфоцитами, задача которых, как известно, распознавание и уничтожение чужеродных антигенов, в качестве оных и выступают клетки щитовидки. Такие процессы, естественно, приводят к разрушению клеток эндокринного органа, что в свою очередь может вызвать появления первичной формы гипотиреоза. Такой тип патологии имеет наследственную природу, что обуславливает возможность его развития у любого члена семьи. Часто развивается вместе с другими заболеваниями аутоиммунного характера.
- Послеродовой тиреоидит. Наиболее распространенное заболевания этого ряда и потому наиболее изученное. Развивается вследствие слишком «рьяной» деятельности иммунитета после беременности, во время которой работа иммунной системы угнетается естественным образом. В случае, если имеется генетическая предрасположенность к дисфункции щитовидной железы, послеродовой тиреоидит может вызвать развитие деструктивной формы АИТ.
- Безболевой тиреоидит, также еще называемый молчащим. Аналогичен предыдущей патологии, кроме причины возникновения, которая естественно не связана с вынашиванием ребенка. К слову, причина возникновения этой формы рассматриваемого заболевания не известна.
- Цитокин-индуцированный. Этот тип тиреоидита может стать следствием интерфероновой терапии у пациентов с некоторыми заболеваниями крови и гепатитом С.
Последние три вида АИТ, а именно послеродовой, молчащий и цитокин-индуцированный, имеют сходство в этапах протекания патологии. Первой из них становится тиреотоксикоз, который развивается не из-за гиперфункции щитовидки, а вследствие разрушения клеток из коих и состоят ткани эндокринного органа. Следующей фазой становится транзиторный гипотиреоз, который обуславливается повышенным содержанием тиреотропного гормона (ТТГ) и небольшим понижением концентрации тиреоидных гормонов. Такой гипотиреоз чаще всего самоустраняется, при исчезновении факторов его вызвавших, и функции эндокринного органа приходят к нормальному состоянию. Это и является третьей и завершающей фазой в большей части случаев развития АИТ вышеперечисленных видов. Фото.
Если говорить об общих фазах протекания всех видов АИТ, можно выделить следующие позиции:
- Эутиреоз. Пограничное состояние между нормой щитовидной железы и патологическим изменением ее тканей. Эта фаза характеризуется отсутствием нарушений функций щитовидки. Данная фаза может длиться от нескольких лет до нескольких десятилетий, а в некоторых случаях и на протяжении всей жизни.
- Скрытая или субклиническая. Развитие заболевания, которое характеризуется активизацией аутоиммунных процессов, приводит к деструкции клеток, из коих состоит щитовидка, что в свою очередь приводит к уменьшению уровня тироксина и трийодтиронина. Для восполнения этой потери, гипофизом начинается усиленная выработка тиреотропного гормона, чьей задачей является как раз стимуляция гормонсинтезирующей функции щитовидки.
- Тиреотоксикоз. Усиление аутоиммунной реакции организма приводит к более агрессивной атаке Т-лимфоцитами клеток щитовидной железы. Разрушаясь, они высвобождают накопленные тиреоидные гормоны, перенасыщая ими кровь - такое состояние называется тиреотоксикозом. Помимо этого в кровеносную систему попадают и части разрушенных тканей щитовидки, что в свою очередь приводит дальнейшему синтезу антител, разрушающих ткани щитовидной железы.
- Гипотиреоз. Данная фаза наступает при достижении критической точки деструктивной деятельностью иммунитета против тканей щитовидной железы. Оставшихся клеток щитовидки уже не хватает для покрытия недостатка тироксина (Т4), уровень которого резко падает. Длительность этого этапа заболевания составляет примерно год и после его окончания функции щитовидки приходят в норму. Хотя в некоторых случаях гипотиреоидное состояние может длиться и значительно дольше.
Иногда течение патологии может быть однофазным, то есть состоять только из тиреотоксикоза или гипотиреоза.
 Учитывая клинические изменения и степень увеличения щитовидки в объеме, можно выделить следующие формы АИТ:
Учитывая клинические изменения и степень увеличения щитовидки в объеме, можно выделить следующие формы АИТ:
- Латентная. Такая форма характеризуется наличием только симптомов иммунологического, без проявлений клиники. Чаще всего эндокринный орган обычного размера, хотя в некоторых случаях может быть немного увеличен (1 или 2 степени по Николаеву). При пальпации уплотнение тканей железы не прощупывается и функциональность щитовидки находится в пределах нормы. Возможны слабые проявления тиреотоксикозного или гипотиреоидого состояний.
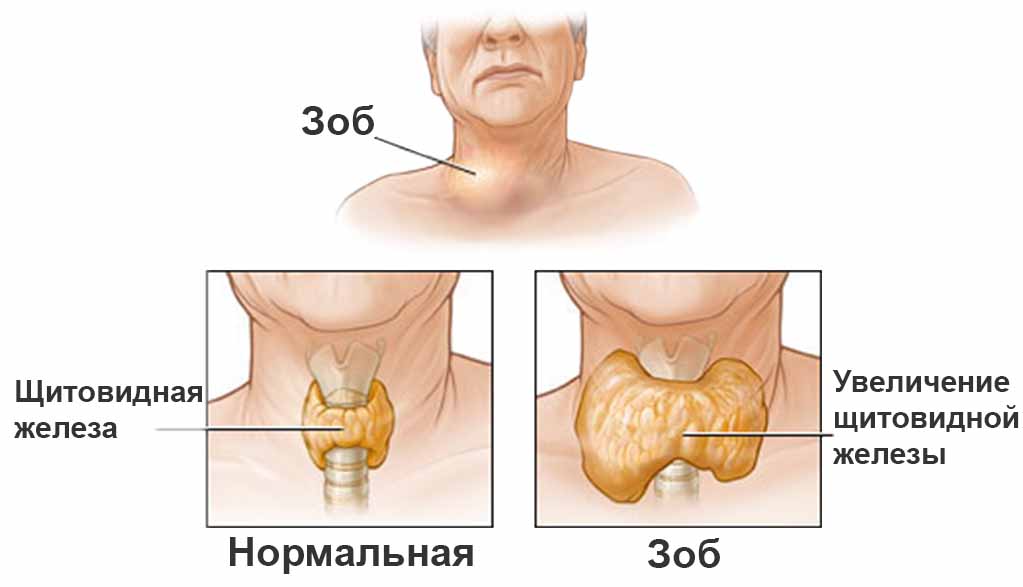
- Гипертрофическая. При этой форме щитовидная железа увеличена в размерах (зоб). Часто наблюдаются состояния гипотиреоза и тиреотоксикоза средней выраженности. Изменение размеров щитовидной железы может иметь, как диффузный характер (равномерное увеличение тканей), так и узловой (аутоиммунный тиреоидит с узлообразованием). Нередко встречается и смешанный вид изменения тканей - диффузно-узловой. Начальный этап этой формы патологии может обуславливаться тиреотоксикозным состоянием, однако по большей части гормонсинтезирующая функция щитовидки находится в пределах нормы или даже уменьшена. В любом случае, при активизации аутоиммунных процессов в итоге приводит к дисфункции щитовидной железы на фоне деструкции ее клеток и, как следствие, к возникновению ярко выраженного гипотиреоза.
- Атрофическая. Габариты щитовидки при этой форме тиреоидита Хашимото находятся в пределах нормы или ниже нее. Симптоматика выражена монофазным состоянием - гипотиреозом. Наиболее подвержены атрофической форме АИТ пожилые люди. В молодом возрасте ее возникновение может быть обусловлено воздействием радиации. Такая форма АИТ считается самой тяжелой, так как при ней определяется серьезное разрушение тканей щитовидной железы, что естественно характеризуется ее острой дисфункцией.
Такая патология щитовидной железы, как АИТ, не может появиться «из ничего». Даже генетическая предрасположенность к дисфункции щитовидки не является 100% условием для возникновения аутоиммунного тиреоидита.
Ниже приведен ряд факторов, которые могут спровоцировать появление этой патологии:
- последствия ОРВИ;
- развитие хронических форм инфекционных заболеваний носоглотки;
- неблагоприятные экологические условия местности проживания (переизбыток йода, фтора и хлора);
- самолечение (неконтролируемый прием йод- и гормонсодержащих лекарственных препаратов);
- воздействие радиации, а также длительное нахождение под ярким солнцем;
- сильные психологические стрессы и травмы (к примеру, потеря близких или серьезные жизненные разочарования).
Аутоиммунный тиреоидит, возникающий в детском возрасте, в числе причин обязательно имеет наследственность.
 Признаки аутоиммунного тиреоидита зависят от фазы протекания заболевания. Эутиреоз и скрытый гипотиреоз, которые по длительности могут занимать очень долгое время, чаще всего, проходят совершенно бессимптомно. Габариты эндокринного органа находятся в пределах нормального состояния, при пальпировании болевые ощущения отсутствуют, функциональность не нарушена. Изредка размер щитовидки немного увеличен, а также чувствуется дискомфорт в области шеи (так называемый «ком в горле»), немного повышенная утомляемость и болевые ощущения в области суставов.
Признаки аутоиммунного тиреоидита зависят от фазы протекания заболевания. Эутиреоз и скрытый гипотиреоз, которые по длительности могут занимать очень долгое время, чаще всего, проходят совершенно бессимптомно. Габариты эндокринного органа находятся в пределах нормального состояния, при пальпировании болевые ощущения отсутствуют, функциональность не нарушена. Изредка размер щитовидки немного увеличен, а также чувствуется дискомфорт в области шеи (так называемый «ком в горле»), немного повышенная утомляемость и болевые ощущения в области суставов.
Фаза тиреотоксикоза накладывает свой отпечаток на картину заболевания. Симптомы, характерные для тиреотоксикозного состояния, характерны для нескольких первых лет развития аутоиммунного тиреоидита.
Каждая разновидность аутоиммунного тиреоидита имеет свои особенности в плане симптомов. К примеру, симптомы послеродового АИТ включают слабое тиреотоксикозное состояние примерно через 3 месяца после родов, признаками которого становятся повышенная утомляемость и слабость, а также небольшая потеря в весе.
 В некоторых случаях тиреотоксикоз может быть выражен интенсивнее и тогда его признаками становятся:
В некоторых случаях тиреотоксикоз может быть выражен интенсивнее и тогда его признаками становятся:
- нарушение сердечного ритма;
- повышенная температура;
- повышенное потоотделение;
- эмоциональная нестабильность;
- бессонница;
- непроизвольное сокращение мышц рук и ног (тремор).
Фаза гипотиреоза при послеродовом тиреоидите проявляется примерно через 4-5 месяцев после рождения ребенка. Часто рука об руку с ней «идет» послеродовая депрессия.
Симптоматика безболевой разновидности АИТ чаще всего представлена слабым тиреотоксикозным состоянием. В случаях с цитокин-индуцированным аутоиммунном тиреоидитом тиреотоксикозное и гипотиреозное состояния также не отличаются тяжестью протекания.
При аутоиммунном тиреоидите, еще не вошедшим в гипотиреоидную фазу, его диагностика достаточно затруднена. Врачам-эндокринологам для постановки диагноза АИТ или ХАИТ требуется проанализировать как клинические проявления патологии, так и результаты лабораторных анализов. Если в результате сбора анамнеза определилось наличие у близких родственников заболеваний аутоиммунного характера, вероятность развития АИТ возрастает в разы.
 Ниже приведен список анализов, которые необходимо сдать, в случае подозрения на аутоиммунный тиреоидит щитовидной железы, а также их расшифровка:
Ниже приведен список анализов, которые необходимо сдать, в случае подозрения на аутоиммунный тиреоидит щитовидной железы, а также их расшифровка:
- Общий анализ крови. С помощью этого анализа определяют повышенный уровень лимфоцитов.
- Иммунограмма. При АИТ будет наблюдаться появление антител к тироксину (Т4), трийодтиронину (Т3), тиреоглобудину (ТГ) и другим.
- Анализ крови на уровень гормонов. В ходе этого лабораторного исследования определяется содержание свободных тироксина (Т4) и трийодтиронина (Т3), а также уровень тиреотропного гормона (ТТГ). В случае, если содержание тиреотропина выше нормы, а уровень тироксина находится в ее пределах, можно говорить о субклинической (скрытой) форме гипотиреоза. А завышенный ТТГ при тироксине ниже нормы сигнализирует о манифестной (явной) форме гипотиреоидного состояния щитовидной железы.
- Ультразвуковое исследование (УЗИ) эндокринного органа. Благодаря ему можно определить изменение размеров щитовидки в ту или иную сторону, а также возможные патологии структурного характера. Результаты УЗИ в данном случае выступают как дополнительные сведения, необходимые для определения состояния щитовидной железы.
- Пункция тканей щитовидной железы. С помощью этого исследования можно определить количество Т-лимфоцитов в тканях эндокринного органа, а также другие клеточные изменения, характерные для АИТ. Но основной причиной использования этого анализа является подозрение на недоброкачественные процессы в теле щитовидки.
 Для подтверждения диагноза «аутоиммунный тиреоидит», диагностика должна выявить следующие состояния:
Для подтверждения диагноза «аутоиммунный тиреоидит», диагностика должна выявить следующие состояния:
- содержание в крови антител к тиреопероксидазе (АТ к ТПО) повышено;
- ультразвуковое исследование определило сниженную эхогенность тканей щитовидки;
- налицо симптомы первичной формы гипотиреоидного состояния щитовидной железы.
Утвердительный диагноз ставится только при наличии всех вышеперечисленных позиций, в противном случае можно говорить лишь о вероятности АИТ.
По отдельности они могут выступать симптомами и других заболеваний. Учитывая, что лечение аутоиммунного тиреоидита проводится только в фазу гипотиреоза, диагностика во время фазы эутиреоза не является обязательной.
Как лечить АИТ или хронический тиреоидит? Лечения, направленного именно против его природы, до сих пор не существует. Эндокринологи все еще в поиске способов борьбы с аутоиммунной составляющей данной патологии. Конечно медицина не стоит на месте и в настоящее время существуют средства, которые дают определенный эффект в борьбе с АИТ, однако их эффективность и, что немаловажно, безопасность оставляют желать лучшего. Поэтому каждая фаза заболевания требует своего подхода, в зависимости от особенности протекания такой формы тиреоидита.
 При аутоиммунном тиреоидите, во время фазы тиреотоксикоза не рекомендуют принимать препараты тиреостатического действия (снижающих гормонсинтезирующую функцию щитовидки), так как гиперфункции эндокринного органа нет, а повышенное содержание гормонов в крови объясняется деструкцией его клеток. Если тиреотоксическая фаза осложняется проблемами с сердечно-сосудистой системой, целесообразно применение блокаторов бета-адренорецепторов.
При аутоиммунном тиреоидите, во время фазы тиреотоксикоза не рекомендуют принимать препараты тиреостатического действия (снижающих гормонсинтезирующую функцию щитовидки), так как гиперфункции эндокринного органа нет, а повышенное содержание гормонов в крови объясняется деструкцией его клеток. Если тиреотоксическая фаза осложняется проблемами с сердечно-сосудистой системой, целесообразно применение блокаторов бета-адренорецепторов.
При наступлении гипотиреоидной фазы назначается гормонзаместительная терапия. На данный момент наиболее распространенным препаратам для этой цели является L-тироксин. Его дозировка рассчитывается индивидуально для каждого пациента, в зависимости от его веса и степени поражения щитовидной железы. Контроль за эффективностью заместительной терапии проводится каждые 3-6 месяцев, посредством анализов на тиреоидные гормоны и ТТГ, а также учитывая общую клиническую картину. Этим должен заниматься только лечащий врач.
В случае, если АИТ осложняется тиреоидитом, возникшим вследствие перенесенной вирусной инфекции (подострым тиреоидитом), назначаются глюкокортикоиды. В качестве средства для снижения уровня антител к клеткам щитовидной железы используются нестероидные препараты противовоспалительного действия.
Полезными при терапии также будут иммунокорректирющие препарты и витаминные комплексы.
Если разрастание тканей щитовидной железы начинает затрагивать соседние органы, то есть сдавливать их, показано оперативное вмешательство - резекция. Этот метод радикален, но в данном случае необходим.
Не все люди нормально воспринимают гормональное лечение. По большей части это происходит от излишней «начитанности» - на некоторых ресурсах в отзывах описываются пугающие истории о негативных последствиях гормонзаместительной терапии, которые по большей части безосновательны. На этом фоне все больше получает распространение лечение аутоиммунного тиреоидита гомеопатией или другими нетрадиционными или народными средствами. Хуже от таких методов терапии, конечно, не станет, а в некоторых случаях наблюдается улучшение состояния пациента. Следует помнить одно: любое лечение (гомеопатический ли это способ или другой) должно проходить под контролем специалиста-эндокринолога. Самолечение при аутоиммунном тиреоидите может принести непоправимый вред!
 Если говорить о прогнозе развития АИТ, ему можно дать удовлетворительную оценку, хоть и окончательно вылечить аутоиммунный тиреоидит невозможно. Своевременная диагностика и терапия позволяет достаточно серьезно затормозить процессы разрушения тканей щитовидной железы и, соответственно, ее дисфункцию. В таких случаях наблюдается продолжительная ремиссия патологии, которая может длиться до 20 лет, не считая редкие и короткие периоды обострения аутоиммунного тиреоидита. Основная опасность АИТ и высокого уровня АТ к ТПО заключается в возможности развития гипотиреоидного состояния щитовидной железы в будущем.
Если говорить о прогнозе развития АИТ, ему можно дать удовлетворительную оценку, хоть и окончательно вылечить аутоиммунный тиреоидит невозможно. Своевременная диагностика и терапия позволяет достаточно серьезно затормозить процессы разрушения тканей щитовидной железы и, соответственно, ее дисфункцию. В таких случаях наблюдается продолжительная ремиссия патологии, которая может длиться до 20 лет, не считая редкие и короткие периоды обострения аутоиммунного тиреоидита. Основная опасность АИТ и высокого уровня АТ к ТПО заключается в возможности развития гипотиреоидного состояния щитовидной железы в будущем.
Если у женщины развился после беременности послеродовой тиреоидит, в 2 случаях из 3 он проявится и после следующего ребенка. А примерно в четверти случаев послеродовой переходит в хронический аутоиммунный тиреоидит и последствия такой формы АИТ - стойкое гипотиреоидное состояние щитовидки.
Аутоиммунный тиреоидит и его хроническая форма относятся к ряду самых распространенных заболеваний щитовидной железы. Опасность этой патологии заключается в первую очередь в трудности ее диагностики, так на начальных стадиях фаза эутиреоза и субклиническая фаза АИТ может протекать совершенно бессимптомно. Симптоматика в основном проявляется уже в активной стадии болезни.
Учитывая, что группу риска, по большей части, представляют люди в возрасте 40-50, им следует регулярно проходить обследование состояния своей щитовидной железы. Это же относится и к родителям, среди которых имеются пациенты с патологиями щитовидной железы - предрасположенность к дисфункции эндокринного органа может передаваться генетическим путем, а это значит, что причины аутоиммунного тиреоидита или его хронической формы включают и наследственность. И последнее, что нужно помнить: самолечение это не выход - вред может намного превысить планируемую пользу.
Аутоиммунный тиреоидит (АИТ) является воспалительным заболеванием щитовидной железы. Недуг имеет второе название - тиреоидит Хашимото (по имени японского врача, впервые описавшего данную болезнь). При этом заболевании фолликулярные клетки щитовидной железы распознаются иммунной системой как чужеродные, вредоносные, что ведет к образованию антител, разрушающих их.
Важно: негативная реакция организма на поступление витаминов, микро- и макроэлементов считается одним из признаков протекания аутоиммунного процесса.
Наиболее распространенные причины развития АИТ:
- Наследственная предрасположенность.
- Длительный высокий уровень стресса. Частые скачки адреналина или кортизола приводят к недостаточности надпочечников и сбою производства тиреоидных гормонов щитовидки.
- У женщин тиреоидит возникает до 10 раз чаще, чем у мужчин. Это плохо изучено, но объясняется тем, что женщины гораздо больше подвержены стрессу, чем мужчины (а также влиянием эстрогенов на иммунную систему). Средний возраст пациентов при этом варьируется от 30 до 50 лет. Последнее время болезнь стала более «молодой», т.е. участились случаи возникновения этого заболевания у детей и подростков.
- Плохая экология места проживания.
- Перенесенные вирусные инфекции.
- Наличие хронических заболеваний.
- Беременность и послеродовое состояние. Во время беременности организм женщины сильно перестраивается, что может привести к сбою в работе эндокринных органов и появлению аутоиммунных процессов.
- Вредные привычки: алкоголь, курение, наркомания.
- Неправильное питание, отсутствие режима дня.
Фазы протекания
Симптомы и степень тяжести аутоиммунного тиреоидита зависит от его фазы. В некоторых случаях симптомы могут отсутствовать, а иногда они достаточно ярко выражены.

Основные фазы его протекания:
- Эутиреоидная. В этой фазе щитовидная железа полностью дееспособна и вырабатывает нужное количество гормонов. Эта фаза может не прогрессировать и оставаться в таком состоянии до конца жизни.
- Субклиническая. Под действием антител клетки железы разрушаются, что приводит к снижению ее функции. При этом уменьшается выработка тиреоидных гормонов - тироксина (Т3) и трийодтиронина (Т4). Повышение уровня ТТГ способствует нормализации Т3 и Т4. Симптомы этой фазы могут отсутствовать.
- Тиреотоксическая. Высокий уровень агрессии антител разрушает фолликулярные клетки железы, освобождая тиреоидные гормоны, что приводит к их избыточному содержанию в крови. Такое состояние организма носит название тиреотоксикоз, или гипертиреоз. При дальнейшем течении фазы клетки щитовидки все больше разрушаются, функция ее снижается, и в конечном итоге переизбыток гормонов сменяется их недостатком - развивается гипотиреоз.
- Гипотиреоидная. Протекает со всеми симптомами гипотиреоза. Щитовидка может самостоятельно восстановиться примерно через год после начала этой фазы.

Факт: причина появления антитиреоидных антител до сих пор не изучена. Кроме того, до сих пор неясна причина развития аутоиммунных процессов при отсутствии антител (в 10-15% случаях).
Виды болезни
Болезнь Хашимото имеет несколько разных форм. Основные из них:
- Латентная. Симптомы отсутствуют, при биохимическом анализе крови наблюдается небольшой сбой выработки гормонов, УЗИ показывает незначительное изменение размеров железы.
- Гипертрофическая. Явные признаки тиреотоксикоза: появление диффузного или узловатого зоба. Функция железы при этом может быть снижена. При дальнейшем развитии аутоиммунного процесса появляются новые симптомы, общее состояние человека ухудшается, вследствие разрушения клеток железы развивается гипотиреоз.
- Атрофическая. Щитовидка уменьшена или размеры ее остаются в норме, клинически отмечаются признаки гипотиреоза. Считается самой тяжелой формой, т.к. атрофия развивается после достаточно сильного разрушения железы; наблюдается у пациентов пожилого возраста.

Аутоиммунный гипотиреоз
Гипотиреоз - следствие недостаточного синтеза гормонов щитовидной железы. Характерен для атрофической формы АИТ и конечной фазы гипертрофической формы.
Симптомы:
- быстрая утомляемость;
- рассеянность, забывчивость;
- резкие смены настроения, частые депрессивные состояния;
- плохое состояние ногтей, кожи и волос;
- нестабильная работа сердца;
- высокий холестерин;
- отечность;
- избыточный вес при низком аппетите;
- нарушение менструаций у женщин и импотенция у мужчин.

Все эти симптомы могут проявляться постепенно. Запущенная стадия гипотиреоза лечится сложнее, поэтому проходить медицинское обследование нужно регулярно. Для его диагностики необходимо сдать кровь на уровень тиреоидных гормонов, сделать УЗИ щитовидной железы и ЭКГ.
Чаще всего лечение гипотиреоза на фоне аутоиммунного тиреоидита носит пожизненный характер: первоначально назначают препараты, которые восстанавливают гормональный фон, после этого их дозировка изменяется и лечение продолжается в качестве поддерживающей терапии.
Важно: запущенный гипотиреоз опасен нарушениями работы сердечно-сосудистой системы, которые могут привести к инсульту.
Аутоиммунный гипертиреоз
Гипертиреоз диагностируют при повышенном содержании Т3 и Т4 в крови. Такое состояние характерно для гипертрофической формы болезни Хашимото. При аутоиммунном процессе клетки щитовидной железы разрастаются, что провоцирует повышенную выработку гормонов. Второй вариант при наличии АИТ - антитела разрушают клетки, способствуя высвобождению тиреоидных гормонов. В таком случае гипертиреоз будет носить только временный характер.
Симптомы:
- худоба при большом аппетите;
- учащенное мочеиспускание;
- появление зоба;
- бесплодие, уменьшение либидо;
- тремор конечностей (при тяжелой стадии - всего тела);
- перепады настроения;
- тахикардия;
- увеличение глазных яблок.
Факт: существует три степени тяжести гипертиреоза, различающиеся по силе проявления симптомов (при самой тяжелой присутствует тремор всего тела, а пульс может быть выше 140 ударов в минуту).

После определения уровня гормонов пациента, а также проведения УЗИ назначается лечение гипертиреоза на фоне аутоиммунного тиреоидита, направленное на подавление функций щитовидки. При этом необходимо исключить употребление йода.
При злокачественных образованиях и крупных узлах щитовидная железа удаляется полностью или остается только здоровая ее часть. После оперативного вмешательства назначается пожизненно заместительная гормонотерапия.
Диета при АИТ
Для того, чтобы как можно быстрее прекратить течение болезни, нужно избегать вредных для щитовидной железы продуктов. Рекомендуется свести к минимуму употребление продуктов, содержащих клейковину (глютен). В этот список входят злаки, мучные и хлебобулочные изделия, сладости и фаст-фуд.
При аутоиммунном тиреоидите необходимо защитить организм от воспалений и очистить от различных болезнетворных бактерий. Наибольшее количество вредных веществ находится в кишечнике, поэтому важно следить за его здоровьем и правильным функционированием. Употребление вредной пищи может вызывать его воспаления, запоры. Поэтому нужно употреблять легкоусвояемую и полезную пищу.

Продукты, которые необходимо включить в рацион:
- фрукты, овощи;
- мясо и мясные бульоны;
- рыбу;
- кисломолочные продукты;
- кокосовое масло;
- морскую капусту и прочие водоросли;
- пророщенные злаки.
Все эти продукты способствуют укреплению иммунитета, улучшению работы пищеварительного тракта и сердечно-сосудистой системы. Они содержат много необходимых витаминов, микро- и макроэлементов, полезных кислот. Кроме того, они хорошо перевариваются кишечником и исключают возникновение сбоев в его работе.
Важно: при гипертиреоидной форме аутоиммунного тиреоидита необходимо исключить йодосодержащие продукты, т.к. они будут стимулировать еще большую выработку Т3 и Т4.
Витамины и прочие добавки при АИТ:
- селен - необходим при гипотиреозе, так как стимулирует выработку Т3 и Т4.
- Растения-адаптогены - родиола розовая, грибы рейши и женьшень. Принимаются при гипотиреозе, оказывают стимулирующее действие на производство тиреоидных гормонов и работу надпочечников.
- Пробиотики - поддерживают здоровье кишечника путем восстановления полезной микрофлоры, заживления дефектов его слизистой.
- Витамины - особенно полезны витамины группы В. Они поддерживают организм в тонусе, регулируют процессы обмена веществ, снимают усталость.
| Лекарственные препараты, влияющие на функцию щитовидной железы | |
| Препарат | Влияние на щитовидную железу |
| 1. Йодосодержащие препараты и рентгеноконтрастные вещества | Индуцирование гипотиреоза за счет ингибирования синтеза и секреции гормонов щитовидной железы. (Иногда препараты, содержащие йод, могут вызывать и феномен «йод-Базедов») |
| 2. Препараты лития | Подавляют секрецию Т4и ТЗ и снижают превращение Т4 в ТЗ |
| 3. Сульфаниламиды | Оказывают слабое супрессивное влияние на щитовидную железу |
| 4. Салицилаты | Блокируют захват йода щитовидной железой, повышают св. Т4 за счет снижения связывания Т4 с ТСГ |
| 5. Бутадион | Влияет на синтез гормонов щитовидной железы, снижая его |
| 6. Стероиды | Снижают превращение Т4 в ТЗ с увеличением концентрации неактивного реверсивного ТЗ |
| 7. Все бета-блокаторы | Замедляют конверсию Т4 в ТЗ |
| 8. Фуросемид в больших дозах | Вызывает падение Т4 и св.Т4 с последующим повышением ТТГ |
| 9. Гепарин | Подавляет поглощение Т4 клетками |
Препараты для лечения АИТ имеют разную направленность в зависимости от гормонального фона.
Все витаминные добавки и рацион питания должен определять врач-эндокринолог. Самолечением в данном случае заниматься недопустимо, т.к. это может усугубить заболевание и привести к необратимым процессам.
Лечение
Специфического лечения АИТ щитовидной железы не разработано, т.к. не найден способ предотвратить развитие аутоиммунных процессов.
Поэтому лечение имеет симптоматический характер. При полном устранении симптомов недуга с помощью поддерживающей терапии (или без нее) с таким диагнозом можно прожить всю жизнь.
В связи с низким иммунитетом необходимо соблюдать некоторые меры предосторожности: избегать контактов с инфекционными больными, чаще проветривать помещения, стараться воздерживаться от стрессов, меньше находиться на солнце, по возможности не проходить рентгенологических исследований.

Стадия эутиреоза не лечится, т.к. она не мешает жизнедеятельности организма и не нарушает его функций.
При гипертиреозе на фоне аутоиммунного тиреоидита назначаются препараты для лечения тахикардии, седативные средства, препараты, подавляющие секрецию гормонов.
При гипотиреозе пациентам выписывают синтетический аналог тироксина или трийодтиронина. При отсутствии антител дополнительно назначают йод. Лечение аутоиммунного тиреоидита такими препаратами, как Эндонорм, необходимо для восстановления функций железы и снятия воспалительных процессов.
Факт: хирургическое лечение назначается достаточно редко, самая крайняя его мера - полное удаление пораженной железы.
Заключение
Аутоиммунный тиреоидит - достаточно серьезное заболевание, к лечению которого нужно отнестись ответственно. После излечения всех сопутствующих болезней (таких, как гипертиреоз) необходимо 1-2 раза в год проходить полное обследование щитовидной железы для контроля заболевания. При возникновении рецидивов врач должен скорректировать лечение. Соблюдение всех несложных рекомендаций по питанию и образу жизни при данной болезни сведет риск ее прогрессирования или рецидива к минимуму.
