Противовоспалительная терапия диффузных заболеваний соединительной ткани - системная красная волчанка, системная склеродермия, ревматоидный артрит. Принципы противовоспалительной терапии Неспецифическая противовоспалительная терапия
Страница 6 из 13
ГЛАВА V
ПРОТИВОВОСПАЛИТЕЛЬНАЯ ТЕРАПИЯ ДИФФУЗНЫХ ЗАБОЛЕВАНИЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Средства, используемые в лечении системной красной волчанки, системной склеродермии и ревматоидного артрита, представляют собой весьма неоднородную группу. Они были подобраны в основном эмпирически, и лишь в последнее время успехи в изучении механизмов развития этих заболеваний сделали возможным более целенаправленный поиск методов патогенетической терапии. Медикаментозная коррекция развивающихся при этих заболеваниях иммунных нарушений может осуществляться путем подавления иммунного ответа или устранением иммунорегуляторного дисбаланса при помощи иммуномодуляторов. Медикаментозная иммуносупрессия глюкокортикоидами широко применяется в клинической практике.
НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
В лечении ревматических заболеваний применяют различные лекарственные препараты, среди которых первое место занимают нестероидные противовоспалительные препараты. Они являются китом ревматологии. Исторически это наиболее старая группа лекарственных средств. Количество их постоянно растет. Огромное место занимают эти препараты в лечении ревматоидного артрита. По противовоспалительной активности они, несомненно, уступают иммуносупрессорам, ввиду чего их роль в лечении системных ревматических болезней гораздо скромнее.
Группа нестероидных противовоспалительных препаратов (НПВП) неоднородна как по химическому строению, так и по противовоспалительному эффекту. Сопоставление значений
М. X. Таова, Е. X. Taota средних, эффективных доз, характеризующих противовоспалительный эффект на моделях острого экссудативного воспаления, позволяет расположить их по силе действия в следующей последовательности: индометацин > флюрбипрофен > ортофен пирксикам > напроксен > бутадион > ибупрофен > аналгин
амидопирин > аспирин.
Противовоспалительный эффект их обусловлен механизмом ингибирования фермента циклооксигеназы, которая запускает реакции синтеза простогландинов из арахидоновой кислоты. Однако этим не исчерпывается их действие. НПВП вызывают лечебный эффект при адъювантной болезни - одной из наиболее адекватных моделей коллагенозов человека, рассматриваемой в качестве эквивалента иммунного воспаления. При лечении ортофеном крыс с артритом, индуцированным адъювантом Фрейнда, было отмечено уменьшение выраженности артрита. При гистохимическом исследовании тканей синовиальной оболочки суставов наблюдалось снижение пролиферации синовиальных клеток, отека и плазмоцитарной инфильтрации периартикулярных тканей, торможение развития периостального остеогенеза.
Наиболее важными механизмами противовоспалительного действия нестероидных противовоспалительных препаратов являются следующие: уменьшение проницаемости капилляров, уменьшающее экссудативные проявления воспаления, стабилизация мембран лизосом, препятствующая выходу в клетку и за ее пределы лизосомных гидропаз, торможение выработки макроэргических соединений (прежде всего АТФ) в процессах окислительного и гликолитического фосфорилирования. Также отмечается модификация субстрата воспаления, то есть некоторое изменение молекулярной конфигурации тканевых компонентов, препятствующее вступлению их в реакцию с повреждающими факторами. Оказывают эти препараты и цитостатическое действие, приводящее к торможению пролиферативной фазы воспаления и уменьшению поствоспалительного склеротического процесса, поскольку коллаген синтезируется фибробластами. Высказывавшееся ранее предположение о стимуляции нестероидными противовоспалительными препаратами выработки эндогенных глюкокортикостероидов подтверждения не нашли.
НПВП не обладают непосредственным влиянием на иммунную систему, однако могут иметь вторичное иммунодепрессивное действие, поскольку снижение капиллярной проницаемости затрудняет контакт иммунокомпетентных клеток с антигеном, а антител - с субстратом.
Особенно значимо вызываемое нестероидными противовоспалительными препаратами торможение синтеза или инактивация медиаторов воспаления, к которым относятся лекотриены, гистамин, серотонин, брадикинин, продукты иммунных реакций.
Снижение синтеза простагландинов достигается блокадой циклооксигеназы. Этот эффект нестероидных противовоспалительных препаратов имеет и отрицательные стороны, в частности, является причиной гастропатий. В настоящее время выявлено, что имеются 2 изо фермента циклооксигеназы: ЦОГ -1 и ЦОГ-2. ЦОГ-1 присутствует во многих структурах в здоровом организме и участвует процессах физиологического синтеза простагаландинов. С ингибированием этого изофермента связано развитие побочных действий нестероидных противовоспалительных препаратов. Напротив, ЦОГ-2 в норме определяется в незначительном количестве, но обнаруживается его большая концентрация в очаге воспаления. Большинство известных препаратов являются неселективными ингибиторами циклоокигеназы. В то время как оптимальным является достижение максимального эффекта при минимальном количестве побочных действий.
Осложнения в виде гастропатий долгое время ограничивали применение нестероидных противовоспалительных препаратов у больных с гастритами и язвенной болезнью желудка и 12-перстной кишки. Потребность в препаратах, не вызывающих гастропатии, привела к созданию селективных ингибиторов ЦОГ-2, таких, как мовалис (мелоксикам).
Путем уменьшения побочных действий нестероидных противовоспалительных средств является использование артротека, состоящего из диклофенака натрия, окруженного мизопростолом. Мизопростол является синтетическим аналогом простагландина Е1, который, попадая в желудок, оказывает гастропротективное действие, после чего начинает действовать диклофенак натрия.
К числу побочных эффектов следует отнести нарушение гемопоэза. В большей степени это относится к производным пиразолона, которые в настоящее время запрещены для клинического применения во многих странах. Однако даже при использовании индометацина описаны случаи агранулоцитоза. Возможно развитие токсической нефропатии и поражений печени.
Сходные токсические реакции могут наблюдаться у новорожденных, матери которых принимали в период беременности нестероидные противовоспалительные препараты. Индометацин входит в перечень препаратов, не рекомендуемых для беременных, так как способен вызывать гипертензию легочной артерии у плода.
Описаны случаи индуцированной волчанки при приеме фенилбутазона и салицилатов.
Направлением, открывающим новые перспективы в лечении диффузных заболеваний соединительной ткани, является системная энзимотерапия. Суть ее - в кооперативном терапевтическом воздействии смеси гидролитических ферментов растительного и животного происхождения. Они обладают противовоспалительным, противоотечным, фибринолитическим и вторично аналгетическим действием.
Метод основан на факте наличия дефицита ферментных систем в очаге воспаления, что является причиной персистенции воспаления с формированием «порочных кругов», извращенных иммунной системой. Восполнение дефицита ферментных систем прерывает патологические реакции. Существует гипотеза, что пусковым моментом в развитии аутоиммунных состояний является эндогенная недостаточность определенных ферментных систем - то есть это терапия заместительная. Особенно важен аспект возможности применения их в комбинации с иммуносупрессорами. Известно, что иммуносупрессоры имеют большое количество побочных реакций. Применение ферментов может позволить снизить дозировки их и, следовательно, уменьшить число лекарственных осложнений. Такими препаратами являются вобэнзим и флогэнзим. Фактом, лимитирующим их применение, является стоимость этих препаратов. Высокая цена их обусловлена использованием при изготовлении дорогостоящих технологий, обеспечивающих всасывание гидролитических ферментов в желудочно-кишечном тракте.
Новой эрой в ревматологии является разработка препаратов, действие которых основано на знании отдельных звеньев патогенеза. К ним относятся препараты, связывающие альфа- фактор некроза опухоли - энбрел (иммунекс, этанерсепт) и инфликсимаб (центокор, ремикад). Результатом является иммуносупрессивный эффект, превосходящий действие золотого стандарта в ревматологии - метотрексата. Однако в качестве побочных эффектов наблюдаются инфекционные осложнения, так как альфа-фактор некроза опухоли является компонентом противоинфекционной защиты.
В поисках более эффективных способов лечения ревматологических заболеваний проводилась трансплантация костного мозга при системной красной волчанке и ревматоидном артрите японскими учеными. Неудачи при этом связывались с возрастом тимуса. Высказывается предположение, что успеха можно добиться, сочетая трансплантацию костного мозга с пересадкой эмбрионального тимуса.
При системной красной волчанке, системной склеродермии и ревматоидном артрите цитостатическото эффекта можно достигнуть без применения иммуносупрессоров с помощью лимфоцитофереза, используя специальные сорбенты (cellsorba).
Есть сообщения о возможности генной терапии при системной красной волчанке и ревматоидном артрите (Sekigama J., 1999).
Именно воспаление лежит в основе развития клинических симптомов и жалоб пациента с отитом. Противовоспалительная терапия делится на топическую, описанную ранее, и системную.
В настоящее время различают два основных направления системной противовоспалительной терапии в целом - это глюкокортикостероиды и нестероидные противовоспалительные средства.
Не отрицая большое значение глюкокортикостероидов в системной противовоспалительной терапии, следует указать на их полную непригодность в терапии ОСО. Наоборот, НПВС являются обязательным компонентом в комплексном лечении острого воспаления среднего уха (уровень доказательности – I) .
Для клинического применения удобна классификация, согласно которой НПВС подразделяют на лекарственные средства (ЛС):
ЛС с сильным анальгетическим и слабо выраженным противовоспалительным действием (метамизол натрия, парацетамол, ацетилсалициловая кислота в дозе до 4 г/сут);
ЛС с анальгетическим и умеренно выраженным противовоспалительным эффектом (производные пропионовой и фенамовой кислот);
ЛС с сильным анальгетическим и выраженным противовоспалительным свойством (пиразолоны, производные уксусной кислоты, оксикамы, ацетилсалициловая кислота в суточной дозе 4 г и более и др.). При лечении болевого синдрома более широко используются ЛС с преобладающим анальгетическим эффектом.
Системная антибиотикотерапия
Основным методом лечения ОСО является системная антибактериальная терапия (уровень доказательности - I ). Хотя не все формы ОСО требуют назначения антибиотиков, учитывая, что острое воспаление среднего уха, чаще является осложнением респираторно вирусной инфекции, особенно в детском возрасте. Однако лечение антибиотиками снижает риск развития мастоидита и других осложнений.
ОСО является патологией, при которой наиболее часто необоснованно назначаются антибиотики, из-за боязни развития внутричерепных осложнений.
Поэтому, в ситуации, когда есть возможность провести исследование крови у пациента с ОСО, увеличение показателей «тройки» маркёров воспаления (С-реактивный белок, прокальцитонин и лейкоциты), достоверно определит показания к назначению антибиотиков. Дифференциировать форму острого воспаления среднего уха и определить медикаментозную тактику, позволяет схема М.Д.Бакрадзе (2009), таблиц 1.
Таблица 1.
Первоначальный выбор антибиотика, как правило, бывает эмпирическим. Эмпирический выбор антибиотика должен учитывать спектр типичных возбудителей ОСО, каковыми являются пневмококк, гемофильная палочка, а в некоторых регионах – еще и моракселла. Оптимальным был бы выбор с учетом данных о региональной чувствительности предполагаемых возбудителей к антибиотикам, но в России эти данные не всегда достоверны и доступны лишь в отдельных регионах.
С учетом типичных возбудителей и российских данных об антибиотикорезистентности препаратом первого выбора при ОСО является амоксициллин . При отсутствии достаточного клинического эффекта по прошествии трех дней следует сменить амоксициллин на амоксициллин/клавулановая кислота или заменить на антибиотик, активный против b–лактамазопродуцирующих штаммов гемофильной палочки и моракселлы. Возможно пероральное применение антибиотиков цефалоспоринового ряда (цефуроксим аксетил, цефтибутен ). Если предпочтительным является внутримышечный путь введения, назначается цефтриаксона.
Необходимо помнить, что у пациентов, которые получали недавно курсы ампициллина, амоксициллина или пенициллина, высока вероятность выделения микрофлоры, продуцирующей бета-лактамазы. Поэтому при ЗОСО и РОСО лечение лучше начинать с перорального приема амоксициллина/клавуланата . Маленьким детям препарат назначают в виде суспензии.
Макролиды рассматриваются, как препараты второго ряда, в основном их
назначают при аллергии к b–лактамным антибиотикам.
Суточные дозы и режим введения антибиотиков при остром среднем отите представлены в таблице 2.
Таблица 2. Суточные дозы и режим введения антибиотиков при ОСО
| Антибиотик | Доза | Связь с приемом пищи | |
| Взрослые | Дети | ||
| Препараты выбора | |||
| Амоксициллин* | 1,5 г/сут в 3 приема или 2,0 г в сут в 2 приема | 40-50 мг/кг/сут в 2-3 приема | Независимо |
| Амоксициллина клавуланат 4:1, 7:1 («стандартные» дозы)** | 2 г/сут в 2-3 приема | 45-50 мг/кг/сут в 2-3 приема | В начале приема пищи |
| Амоксициллина клавуланат 14:1 («высокие» дозы)*** | 3,5-4 г/сут в 2-3 приема | 80-90 мг/кг/сут в 2-3 приема | В начале приема пищи |
| Амоксициллина клавуланат**** | 3,6 г/сут в/в в 3 введения | 90 мг/кг/сут в 3 введения | Независимо |
| Ампициллина сульбактам**** | 2.0–6,0 г/сут в/м или в/в в 3-4 введения | 150 мг/кг/сут в/м или в/в в 3-4 введения | Независимо |
| Цефтриаксон**** | 2,0-4,0 г/сут в 1 введение | 50-80 мг/кг/сут в 1 введение | Независимо |
| При аллергии на пенициллины (неанафилактической) | |||
| Цефуроксим аксетил | 1,0 г/сут в 2 приема | 30 мг/кг/сут в 2 приема | Сразу после еды |
| Цефтибутен***** | 400 мг/сут в 1 прием | 9 мг/кг/сут в 1 прием | Независимо |
| Цефиксим***** | 400 мг/сут в 1 прием | 8 мг/кг/сут в 1 прием | Независимо |
| При аллергии на пенициллины и цефалоспорины | |||
| Азитромицин****** | 500 мг/сут в 1 прием | 12 мг/кг/сут в 1 прием | За 1 ч до еды |
| Кларитромицин****** | 1000 мг/сут в 2 приема (форма СР – в 1 прием) | 15 мг/кг/сут в 2 приема | Независимо |
| Джозамицин | 2000мг/сутки в 2 приёма | 40-50 мг/кг/сутки 2-3 приёма | независимо |
*при отсутствии факторов риска резистентности, стартовая терапия
** при наличии факторов риска наличия резистентных штаммов гемофильной палочки и моракселлы, при неэффективности стартовой терапии амоксициллином
*** в случае выделения, высокой вероятности или высокой региональной распространенности пенициллин-резистентных штаммов пневмококка
**** в случае необходимости парентерального введения (низкая комплаентность, нарушение энтеральной абсорбции, тяжелое состояние)
*****в случае выделения или высокой вероятности этиологической роли гемофильной палочки или моракселлы (ограниченная активность в отношении пенициллин-резистентных штаммов пневмококка)
******отмечается рост резистентности всех основных возбудителей ОСО к макролидам
Препараты выбора для лечения ОСО в амбулаторных условиях представлены в таблице 3.
Таблица 3. Препараты выбора для лечения острого среднего отита в амбулаторных условиях
| Препараты | Дозы и режимы применения |
| Амоксициллин/клавуланат | Внутрь, 875/125 мг 2 раза в сутки в течение 5-7 дней |
| Азитромицин | Внутрь, 500 мг 1 раз в сутки в течение 3–6 дней |
| Кларитромицин | Внутрь, 500 мг 2 раза в сутки в течение 5-7 дней Форма СР 1 раз в сутки в течение 5-7 дней |
| Джозамицин | Внутрь, 1000 мг 2 раза в сутки в течение 5-7 дней |
| Цефуроксим | Внутрь, 500 мг 2 раза в сутки в течение 5-7 дней |
| Цефиксим | Внутрь, 400 мг 1 раз в сутки в течение 5-7 дней |
| Цефтибутен | Внутрь, 400 мг 2 раза в сутки в течение 5-7 дней |
Существует условная схема, используя которую, по характеру течения отита или наличию отдельных симптомов можно предположить вид возбудителя и подобрать оптимальный антибиотик (рис. 1):
Рис. 1. Алгоритм лечения ОСО, ЗОСО и РОСО антибиотиками
· S. pneumoniae , если имеется нарастающая оталгия и температура, появилась спонтанная перфорация.
· Пенициллинорезистентный S. pneumoniaе , если предшествующее лечение проводилось ампициллином, азитромицином, эритромицином, ко–тримоксазолом, если проводилась антибиотикопрофилактика или имеется анамнез РОСО.
· Менее вероятно присутствие S. pneumoniaе , если симптомы слабо выражены, а предшествующее лечение было проведено адекватными дозами амоксициллина.
· H. influenzae , если имеется сочетание симптомов отита и конъюнктивита.
· b–лактамазообразующий H. influenzae или M. catarrhalis : если проводилась антибактериальная терапия в течение предшествующего месяца; при неэффективности 3-дневного курса лечения амоксициллином; у ребенка часто болеющего или посещающего детский сад.
· Менее вероятно присутствие H. influenzae , если предшествующая терапия была проведена цефалоспоринами третьего поколения.
Сроки антибактериальной терапии и причины ее неэффективности .
Стандартная длительность курса антибиотикотерапии при ОСО при впервые возникшем заболевании составляет 5-10 дней. Более длительные курсы терапии показаны детям младше 2 лет, детям с отореей и сопутствующими заболеваниями. Сроки антибиотикотерапии при ЗОСО и РОСО определяются индивидуально, обычно они более длительные (при пероральном приеме – не менее 14 дней). Считается, что курс системной антибактериальной терапии не должен завершаться до купирования отореи.
Причинами неэффективности антибиотикотерапии при ОСО, ЗОСО и РОСО могут быть следующие факторы:
· неадекватная дозировка антибиотика
· недостаточная всасываемость
· плохая комплаентность
· низкая концентрация препарата в очаге воспаления.
Нужно особо сказать об антимикробных препаратах, которые не следует назначать для лечения ОСО . К ним, в первую очередь, относятся тетрациклин, линкомицин, гентамицин и ко–тримоксазол. Эти препараты малоактивны в отношении S. pneumoniaе и/или H. influenzae и не лишены опасных побочных эффектов (риск развития синдромов Лайелла и Стивенса–Джонсона у ко–тримоксазола и ототоксичность у гентамицина).
Парацентез (уровень доказательности III ) показан при выраженной клинической симптоматике (боль в ухе, повышение температуры тела) и отоскопической картине (гиперемия, инфильтрация, выбухание барабанной перепонки). Парацентез также показан при «стёртой» клинической картине, но при ухудшении состояния пациента (несмотря на проводимую антибиотикотерапию) и нарастание показателей маркёров воспаления.
Медикаментозная тактика в постперфоративной стадии ОСО.
Перфорация барабанной перепонки и появление гноетечения значительно меняет картину клинического течения острого среднего остита и требует соответствующей перестройки лечебной тактики.
Так как боль в ухе стихает, общее состояние больного нормализуется, то следует полностью отказаться от симптоматической анальгезирующей терапии.
Появление перфорации барабанной перепонки резко ограничивает нас в выборе средств эндауральной терапии. Осмотически активные препараты следует полностью исключить. Также следует исключить все ушные капли, содержащие аминогликозидные анитиботики из-за возможного ототоксического эффекта.
С другой стороны, появление перфорации барабанной перепонки дает нам дополнительный путь введения лекарственных средств - транстимпанальный.
Исключив ушные капли, имеющие в составе аминогликозидные антибиотики и спиртовую основу, возможно применение: ушных капель на основе группы рифамицина, фторхинолона и ацетилцистеин + тиамфинекол, о котором упоминалось ранее.
В постперфоративной стадии проводимая терапия во многом аналогична терапии, применяемой на предыдущих стадиях: сохраняется разгрузочная терапия, направленная на восстановление функции слуховой трубы, антибактериальная, противовоспалительная и секретолитическая терапия.
На последней стадии ОСО, стадии репарации, врачу следует попытаться добиться наиболее полного восстановления слуха и аэрации полостей среднего уха, так как на этой стадии велика опасность перехода острого состояния в хроническое. В этой связи необходимо проводить отомикроскопию в динамике (контроль рубцевания перфорации барабанной перепонки).
Необходимо проведение мероприятий, направленных на восстановление функции слуховой трубы, противовоспалительной и секретолитической терапии. Восстановление аэрации полостей среднего уха должно быть подтверждено объективными методами исследования (тимпанометрия), особенно у детей с рецидивирующим средним отитом.
Список литературы
1. Бакрадзе М.Д. Новые лечебно-диагностические и организационные технологии ведения детей с острыми лихорадочными заболеваниями. Автореф. Дис.док.мед.наук. – Москва, 2009.
2. Беликов А.С. Фармакоэпидемиология антибактериальной терапии острых отоларингологических инфекций. Автореф. дис. канд. мед. наук. – Смоленск, 2001.
3. Богомильский М.Р., Самсыгина Г.А., Минасян В.С. Острый средний отит у новорожденных и грудных детей. – М., 2007. – 190 с.
4. Дроздова Н.В. Реабилитация детей с начальными формами кондуктивной тугоухости // Автореф. дисс. канд. мед. наук. – СПб., 1996. – 17 с.
5. Загорянская М.Е., Румянцева М.Е., Каменецкая С.Б. Роль эпидемиологического исследования слуха в ранней диагностике сенсоневральной тугоухости у взрослых // Тез. конференции “Современные методы диагностики и реабилитации больных с патологией внутреннего уха”. М.,1997: 23–24.
6. Зайцев А.А., Карпов О.И., Игнатов Ю.Д. Левофлоксацин - новый “респираторный фторхинолон” - Новые Санкт-Петербургские врачебные ведомости - 2002 - № 3 - с.70-72
7. Каманин Е.И., Егорова О.А. Острый средний отит у детей: клиническое значение и антибактериальная терапия. Клиническая антимикробная химиотерапия 2000; 2, №2: 57–62.
8. Каманин Е.И., Стецюк О.У. Инфекции верхних дыхательных путей и ЛОР–органов. Практическое руководство по антиинфекционной химиотерапии, под. ред. Л.С.Страчунского и др. М., 2002: 211–9.
9. Карнеева О.В., Гаращенко Т.И., Якушенкова А.П. Состояние слуховой трубы у детей с экссудативными и рецидивирующими средними отитами // Новости оториноларингологии и логопатии. – 1995. – №3–4. – С. 35–39.
10. Кобрак Г. Среднее ухо -Гос.изд.мед.лит., М -1963 - с. 32-34
11. Козлов М.Я. Острые отиты у детей и их осложенения - Л, Медицина - 1986 - 232 с.
12. Косяков С.Я., Лопатин А.С. Современные принципы лечения острого среднего, затянувшегося и рецидивирующего острого среднего отита - Русский медицинский журнал - 2002 - том 10, № 20 - с.1-11
13. Крюков А.И., Туровский А.В. Острый средний отит, основные принципы лечения в современных условиях - Consilium medicum - 2002 - том 2 №5 - с.11-17
14. Пальчун В.Т., Крюков А.И., Кунельская Н.Л. и др. Острое воспаление среднего уха - Вестник оторинолар. - 1997 - №6 - с. 7-11
15. Ситников В.П., Рязанцев С.В., Халимбеков Б.Х. Ушные капли ципромед в лечении острых и хронических отитов - Российская оториноларингология - 2003 - № 1 - с.244-246
16. Стратиева О.В., Арефьева Н.А. Архитектоника среднего уха в патогенезе экссудативного отита - Уфа, 2000 - 62 с.
17. Страчунский Л.С., Богомильский М.Р. Антибактериальная терапия острого среднего отита у детей - Детский доктор - 2000 - № 2 - с. 32-33
18. Тарасов Д.И., Федорова У.К., Быкова В.П. Заболевания среднего уха - М, Медицина - 1988 - 287 с.
19. Туровский А.Б., Крюков А.И. Острое воспаление наружного и среднего уха. Consilium Medicum 2000; 2, №8: 323–5.
20. Ярославский Е.И. Возрастная морфология височной кости и заболевание среднего уха в раннем детстве. – Омск, 1947. – 126 с.
21. Bergeron M.G., Ahroheim C., Richard J.E. et al. Comparative efficacies of erythromycin–sulfisoxazole and cefaclor in acute otitis media: a double blind randomized trial. Pediatr Infect Dis J 1987; 6: 654–60.
22. Daly K.A., Brown J.E., Lindgren B.R. et al. Epidemiology of otitis media onset by six months of age. Pediatrics 1999; 103: 1158–66.
23. Froom J., Culpepper L., Grob P. et al. Diagnosis and antibiotic treatment of acute otitis media; report from international primary care network. Br Med J. 1990; 300: 582–586.
24. Green S.M., Rothrock S.G. Treatment of acute otitis media in children with single injection of Ceftriaxone. Pediatrics 1993; 91: 23–30.
25. Healy G.B. Otitis media and middle ear effusions. In: Ballenger JJ, Snow JB, Ed. Otorhinolaryngology: Head and Neck Surgery. 15th edition. Baltimore: Williams & Wilkins, 1996: 1003–9.
26. Kligman E.W. Earache. In: Weiss B.D., Ed. Twenty common problems in primary care. 1st edition. New York: McGrow Yill, 1999: 123–44.
27. Kozyrskyi A.L., Hildes–Ripstein G.E., Longstaffe S. et al. Short course antibiotics for acute otitis media. Cochrane Library 2001; Issue 1.
28. Laphear B.P., Byrd R.S., Auringer P., Hall P.A. Increasing prevalence of recurrent otitis media among children in the United States. Pediatrics 1997; 99:1–7.
29. Mandell L.A., Peterson L.R., Wise R. et al. The battle against emerging antibiotic resistance: Should fluoroqionololes be used to treat children? - Clin Infect Dis 2002 - vol.35 - № 15 - pp.721-727
30. Pichichero M.E., Pichichero C.L. Persistent acute otitis media: Causative pathogens. Pediatr Infect Dis J 1995; 14: 178–83.
31. Pichichero M.E., Reiner S.A., Jenkins S.G. et al. Controversies in the medical management of persistent and recurrent acute otitis media. Ann Otol Laryngol 2000; 109: 2–12.
32. Teele D.N., Klein J.O., Rosner B. et al. Epidemiology of otitis media during the first seven years of life in children in Greater Boston. J Infect Dis 1989; 160:83–94.
33. Uhari M., Mantyssaari K., Niemela M.. Meta–analitic review of the risk factors for acute otitis media. Clin Infect Dis 1996; 22: 1079–83.
Воспалительный процесс практически во всех случаях сопровождает ревматическую патологию, существенно снижая качество жизни больного. Именно поэтому одним из ведущих направлений терапии заболеваний суставов является противовоспалительное лечение. Этим эффектом обладают несколько групп препаратов: нестероидные противовоспалительные средства (НПВС), глюкокортикоиды для системного и местного применения, отчасти, только в составе комплексного лечения, – хондропротекторы.
В данной статье мы рассмотрим группу лекарственных средств, указанную первой, - НПВС.
Нестероидные противовоспалительные средства (НПВС)
Это группа препаратов, эффектами которых является противовоспалительный, жаропонижающий и обезболивающий. Степень выраженности каждого из них у разных лекарственных средств различна. Нестероидными эти препараты называют потому, что они отличаются по структуре от гормональных препаратов, глюкокортикоидов. Последние также оказывают мощное противовоспалительное действие, но при этом им присущи негативные свойства стероидных гормонов.
Механизм действия НПВС
Механизм действия НПВС заключается в неизбирательном или же избирательном угнетении (ингибировании) ими разновидностей фермента ЦОГ – циклооксигеназы. ЦОГ содержится во многих тканях нашего организма и отвечает за выработку различных биологически активных веществ: простагландинов, простациклинов, тромбоксана и других. Простагландины же, в свою очередь, являются медиаторами воспаления, и чем их больше, тем более выражен воспалительный процесс. НПВС, ингибируя ЦОГ, снижают уровень содержания в тканях простагландинов, и воспалительный процесс регрессирует.
Схема назначения НПВС
Некоторые НПВС обладают рядом достаточно серьезных побочных эффектов, а другие препараты этой группы таковыми не характеризуются. Это обусловлено особенностями механизма действия: влияния лекарственных веществ на различные разновидности циклооксигеназы – ЦОГ-1, ЦОГ-2 и ЦОГ-3.
ЦОГ-1 у здорового человека обнаруживается практически во всех органах и тканях, в частности, в пищеварительном тракте и почках, где выполняет свои важнейшие функции. Например, синтезированные ЦОГ простагландины активно участвуют в поддержании целостности слизистой желудка и кишечника, поддерживая адекватный кровоток в ней, уменьшая секрецию соляной кислоты, увеличивая рН, секрецию фосфолипидов и слизи, стимулируя пролиферацию (размножение) клеток. Препараты, ингибирующие ЦОГ-1 вызывают снижение уровня простагландинов не только в очаге воспаления, но и во всем организме, что может повлечь за собой негативные последствия, о которых будет сказано ниже.
ЦОГ-2, как правило, в здоровых тканях отсутствует или же обнаруживается, но в незначительном количестве. Повышается ее уровень непосредственно при воспалении и в самом его очаге. Препараты, избирательно угнетающие ЦОГ-2, хоть и принимаются зачастую системно, но действуют именно на очаг, уменьшая воспалительный процесс в нем.
ЦОГ-3 также участвует в развитии болевого синдрома и лихорадки, однако к процессам воспаления она отношения не имеет. Отдельные НПВС воздействуют именно на этот вид фермента и слабо влияют на ЦОГ-1 и 2. Некоторые авторы, однако, считают, что ЦОГ-3, как самостоятельной изоформы фермента, не существует, и является она вариантом ЦОГ-1: эти вопросы нуждаются в проведении дополнительных исследований.
Классификация НПВС
Существует химическая классификация нестероидных противовоспалительных средств, основанная на особенностях структуры молекулы действующего вещества. Однако широкому кругу читателей биохимические и фармакологические термины наверняка малоинтересны, поэтому мы предлагаем вам другую классификацию, которая основана на избирательности ингибирования ЦОГ. Согласно ей, все НПВС делятся на:
1. Неселективные (оказывают воздействие на все виды ЦОГ, но преимущественно, на ЦОГ-1):
- Индометацин;
- Кетопрофен;
- Пироксикам;
- Аспирин;
- Диклофенак;
- Ациклофенак;
- Напроксен;
- Ибупрофен.
2. Неселективные, воздействующие равно на ЦОГ-1 и ЦОГ-2:
- Лорноксикам.
3. Селективные (ингибируют ЦОГ-2):
- Мелоксикам;
- Нимесулид;
- Этодолак;
- Рофекоксиб;
- Целекоксиб.
Некоторые из перечисленных выше препаратов противовоспалительным действием практически не обладают, а оказывают в большей степени обезболивающее (Кеторолак) или жаропонижающее действие (Аспирин, Ибупрофен), поэтому говорить в данной статье об этих препаратах мы не будем. Поговорим же о тех НПВС, противовоспалительный эффект которых выражен наиболее ярко.
Коротко о фармакокинетике
Нестероидные противовоспалительные средства применяются внутрь или внутримышечно.
При приеме внутрь хорошо всасываются в пищеварительном тракте, биодоступность их составляет порядка 70-100%. Лучше всасываются в кислой среде, а сдвиг рН желудка в щелочную сторону замедляет всасывание. Максимальная концентрация действующего вещества в крови определяется через 1-2 часа после приема препарата.
При внутримышечном введении препарат связывается с белками крови на 90-99%,образуя функционально активные комплексы.
Хорошо проникают в органы и ткани, особенно в очаг воспаления и синовиальную жидкость (находится в полости сустава). НПВС выделяются из организма с мочой. Период полувыведения широко варьируется в зависимости от препарата.
Противопоказания к применению НПВС
Препараты данной группы нежелательно применять при следующих состояниях:
- индивидуальная гиперчувствительность к компонентам;
- , а также другие язвенные поражения пищеварительного тракта;
- лейко- и тромбопении;
- тяжелые и ;
- беременность.
Основные побочные эффекты НПВС
Таковыми являются:
- ульцерогенное действие (способность препаратов данной группы провоцировать развитие ЖКТ);
- диспепсические расстройства (дискомфорт в области желудка, и другие);
- бронхоспазм;
- токсическое воздействие на почки (нарушение их функции, повышение артериального давления, нефропатии);
- токсическое воздействие на печень (повышение активности в крови печеночных трансаминаз);
- токсическое воздействие на кровь (снижение количества форменных элементов вплоть до апластической анемии, проявляющееся );
- пролонгация беременности;
- (кожные высыпания, анафилаксия).
 Количество сообщений о побочных реакциях препаратов группы НПВС, полученных в 2011-2013 гг
Количество сообщений о побочных реакциях препаратов группы НПВС, полученных в 2011-2013 гг Особенности терапии НПВС
Поскольку препараты этой группы в большей или меньшей степени оказывают повреждающее воздействие на слизистую желудка, большинство из них необходимо принимать обязательно после приема пищи, запивая достаточным количеством воды, и, желательно, с параллельным применением препаратов для поддержания желудочно-кишечного тракта. Как правило, в этой роли выступают ингибиторы протонной помпы: Омепразол, Рабепразол и другие.
Лечение НПВС должно проводиться в течение минимально допустимого времени и минимально эффективными дозами.
Лицам с нарушениями функции почек, а также пожилым пациентам, как правило, назначают дозу ниже средней терапевтической, поскольку процессы у данных категорий больных замедлены: действующее вещество и оказывает действие, и выводится в более продолжительный срок.
Рассмотрим отдельные препараты группы НПВС подробнее.
Индометацин (Индометацин, Метиндол)
 Форма выпуска – таблетки, капсулы.
Форма выпуска – таблетки, капсулы.
Обладает выраженным противовоспалительным, обезболивающим и жаропонижающим действием. Тормозит агрегацию (склеивание друг с другом) тромбоцитов. Максимальная концентрация в крови определяется через 2 часа после приема, период полувыведения составляет 4-11 часов.
Назначают, как правило, внутрь по 25-50 мг 2-3 раза в сутки.
Побочные эффекты, перечисленные выше, у данного препарата достаточно ярко выражены, поэтому в настоящее время он применяется относительно редко, уступив первенство другим, более безопасным в этом отношении препаратам.
Диклофенак (Алмирал, Вольтарен, Диклак, Диклоберл, Наклофен, Олфен и другие)
 Форма выпуска – таблетки, капсулы, раствор для инъекций, суппозитории, гель.
Форма выпуска – таблетки, капсулы, раствор для инъекций, суппозитории, гель.
Оказывает выраженное противовоспалительное, обезболивающее и жаропонижающее действие. Быстро и полностью всасывается в желудочно-кишечном тракте. Максимальная концентрация действующего вещества в крови достигается через 20-60 минут. Почти на 100% всасывается с белками крови и транспортируется по организму. Максимальная концентрация препарата в синовиальной жидкости определяется через 3-4 часа, период полувыведения его из нее равен 3-6 часов, из плазмы крови– 1-2 часа. Выводится с мочой, желчью и калом.
Как правило, рекомендованная взрослым доза диклофенака составляет 50-75 мг 2-3 раза в день внутрь. Максимальная суточная доза равна 300 мг. Форма ретард, равная 100 г препарата в одной таблетке (капсуле), принимается однократно в сутки. При внутримышечном введении разовая доза составляет 75 мг, кратность введения – 1-2 раза в сутки. Препарат в форме геля наносят тонким слоем на кожу в области места воспаления, кратность нанесения – 2-3 раза в сутки.
Этодолак (Этол форт)
Форма выпуска – капсулы по 400 мг.
Противовоспалительные, жаропонижающие и обезболивающие свойства этого препарата также достаточно ярко выражены. Обладает умеренной селективностью – действует преимущественно на ЦОГ-2 в очаге воспаления.
Быстро всасывается из желудочно-кишечного тракта при приеме внутрь. Биодоступность не зависит от приема пищи и антацидных препаратов. Максимальная концентрация действующего вещества в крови определяется через 60 минут. На 95% связывается с белками крови. Период полувыведения из плазмы крови равен 7 часам. Выделяется из организма преимущественно с мочой.
Применяется для неотложной или продолжительной терапии ревматологической патологии: , а также в случае болевого синдрома любой этиологии.
Рекомендовано принимать препарат по 400 мг 1-3 раза в сутки после приема пищи. В случае необходимости продолжительной терапии, дозу лекарственного средства следует корректировать 1 раз в 2-3 недели.
Противопоказания стандартные. Побочные эффекты аналогичны таковым других НПВС, однако в силу относительной избирательности действия препарата, они появляются реже и выражены в меньшей степени.
Снижает эффект некоторых гипотензивных препаратов, в частности, ингибиторов АПФ.
Ацеклофенак (Аэртал, Диклотол, Зеродол)
 Выпускается в форме таблеток по 100 мг.
Выпускается в форме таблеток по 100 мг.
Достойный аналог диклофенака с аналогичным ему противовоспалительным и обезболивающим эффектом.
После приема внутрь быстро и практически на 100% всасывается слизистой желудка. При одновременном приеме пищи скорость всасывания замедляется, однако степень его остается прежней. Связывается с белками плазмы практически полностью, в таком виде распространяясь по организму. Концентрация препарата в синовиальной жидкости достаточно высока: достигает 60% от концентрации его в крови. Средний период полувыведения равен 4-4.5 часам. Выводится преимущественно почками.
Из побочных эффектов следует отметить диспепсию, повышение активности печеночных трансаминаз, головокружение: эти симптомы встречаются достаточно часто, в 1-10 случаях из 100. Другие нежелательные реакции отмечаются гораздо реже, в частности, – менее, чем у одного пациента на 10000.
Снизить вероятность развития побочных эффектов можно, назначая больному минимальную эффективную дозу в максимально короткий срок.
В период беременности и кормления грудью принимать ацеклофенак не рекомендуется.
Снижает антигипертензивный эффект гипотензивных лекарственных средств.
Пироксикам (Пироксикам, Федин-20)
 Форма выпуска – таблетки по 10 мг.
Форма выпуска – таблетки по 10 мг.
Помимо противовоспалительного, анальгетического и жаропонижающего эффектов, оказывает еще и антиагрегантное действие.
Хорошо всасывается в желудочно-кишечном тракте. Одновременный прием пищи замедляет скорость всасывания, но на степень его воздействия не оказывает. Максимальная концентрация в крови отмечается через 3-5 часов. Концентрация в крови значительно выше при внутримышечном введении препарата, нежели после приема его перорально. На 40-50% проникает в синовиальную жидкость, обнаруживается в грудном молоке. Претерпевает ряд изменений в печени. Выводится с мочой и каловыми массами. Период полувыведения равен 24-50 часам.
Обезболивающий эффект проявляется уже через полчаса после приема таблетки и сохраняется в течение суток.
Дозировки препарата варьируются в зависимости от заболевания и составляют от 10 до 40 мг в сутки в один или несколько приемов.
Противопоказания и побочные эффекты стандартные.
Теноксикам (Тексамен-Л)
 Форма выпуска – порошок для приготовления раствора для инъекций.
Форма выпуска – порошок для приготовления раствора для инъекций.
Применяют внутримышечно по 2 мл (20 мг препарата) в сутки. При остром – 40 мг 1 раз в сутки 5 дней подряд в одно и то же время.
Усиливает эффекты антикоагулянтов непрямого действия.
Лорноксикам (Ксефокам, Ларфикс, Лоракам)
Форма выпуска – таблетки по 4 и 8 мг, порошок для приготовления раствора для инъекций, содержащий 8 мг препарата.
 Рекомендованная доза для приема внутрь 8-16 мг в сутки за 2-3 раза. Принимать таблетку следует перед едой, запивая большим количеством воды.
Рекомендованная доза для приема внутрь 8-16 мг в сутки за 2-3 раза. Принимать таблетку следует перед едой, запивая большим количеством воды.
Внутримышечно или внутривенно вводят по 8 мг за 1 раз. Кратность введений в сутки: 1-2 раза. Раствор для инъекций требуется готовить непосредственно перед применением. Максимальная суточная доза – 16 мг.
Пациентам пожилого возраста нет необходимости снижать дозировку лорноксикама, однако, в связи с вероятностью развития побочных реакций со стороны желудочно-кишечного тракта, лицам с какой-либо гастроэнтерологической патологией следует принимать его с осторожностью.
Мелоксикам (Мовалис, Мелбек, Ревмоксикам, Рекокса, Мелокс и другие)
 Форма выпуска – таблетки по 7.5 и 15 мг, раствор для инъекций по 2 мл в ампуле, содержащий 15 мг действующего вещества, суппозитории ректальные, также содержащие по 7.5 и 15 мг Мелоксикама.
Форма выпуска – таблетки по 7.5 и 15 мг, раствор для инъекций по 2 мл в ампуле, содержащий 15 мг действующего вещества, суппозитории ректальные, также содержащие по 7.5 и 15 мг Мелоксикама.
Селективный ингибитор ЦОГ-2. Реже, чем другие препараты группы НПВС, вызывает побочные эффекты в виде поражения почек и гастропатии.
Как правило, в первые несколько дней лечения применяют препарат парентерально. Вводят глубоко в мышцу по 1-2 мл раствора. Когда острый воспалительный процесс немного стихает, больного переводят на таблеттированную форму мелоксикама. Внутрь он применяется независимо от приема пищи по 7.5 мг 1-2 раза в день.
Целекоксиб (Целебрекс, Ревмоксиб, Зицел, Флогоксиб)
 Форма выпуска – капсулы по 100 и 200 мг препарата.
Форма выпуска – капсулы по 100 и 200 мг препарата.
Специфический ингибитор ЦОГ-2, обладающий выраженным противовоспалительным и обезболивающим эффектом. При применении в терапевтических дозах негативного воздействия на слизистую желудочно-кишечного тракта практически не оказывает, поскольку к ЦОГ-1 обладает очень низкой степенью сродства, следовательно, нарушения синтеза конституциональных простагландинов не вызывает.
Как правило, целекоксиб принимают в дозировке 100-200 мг в сутки в 1-2 приема. Максимальная суточная доза – 400 мг.
Побочные эффекты возникают редко. В случае длительного приема препарата в высокой дозировке возможно изъязвление слизистой оболочки пищеварительного тракта, желудочно-кишечное кровотечение, агранулоцитоз и .
Рофекоксиб (Денебол)
Форма выпуска – раствор для инъекций в ампулах по 1 мл, содержащий 25 мг действующего вещества, таблетки.
Высокоселективный ингибитор ЦОГ-2 с выраженными противовоспалительными, обезболивающими и жаропонижающими свойствами. Практически не оказывает влияния на слизистую оболочку желудочно-кишечного тракта и на ткани почек.
С осторожностью назначают женщинами в 1-м и 2-м триместрах беременности, в период кормления грудью, лицам, страдающим или выраженной .
Риск развития побочных эффектов со стороны желудочно-кишечного тракта возрастает при приеме высоких дозировок препарата на протяжении длительного времени, а также у пожилых пациентов.
Эторикоксиб (Аркоксия, Эксинеф)
Форма выпуска – таблетки по 60 мг, 90 мг и 120 мг.
Селективный ингибитор ЦОГ-2. На синтез простагландинов желудка не влияет, на функцию тромбоцитов воздействия не оказывает.
Препарат принимают внутрь независимо от приема пищи. Рекомендованная доза напрямую зависит от тяжести заболевания и варьируется в пределах 30-120 мг в сутки в 1 прием. Пациентам пожилого возраста нет необходимости корректировать дозировку.
Побочные эффекты развиваются крайне редко. Как правило, их отмечают пациенты, принимающие эторикоксиб в течение 1 года и более (при серьезных ревматических заболеваниях). Спектр нежелательных реакций, возникающих в этом случае, чрезвычайно широк.
Нимесулид (Нимегезик, Нимесил, Нимид, Апонил, Нимесин, Ремесулид и другие)
 Форма выпуска – таблетки по 100 мг, гранулы для приготовления суспензии для перорального приема в саше, содержащих 1 дозу препарата – по 100 мг, гель в тубе.
Форма выпуска – таблетки по 100 мг, гранулы для приготовления суспензии для перорального приема в саше, содержащих 1 дозу препарата – по 100 мг, гель в тубе.
Высокоселективный ингибитор ЦОГ-2 с выраженным противовоспалительным, анальгетическим и жаропонижающим действием.
Принимают препарат внутрь по 100 мг дважды в сутки, после приема пищи. Продолжительность лечения определяется индивидуально. Гель наносят на область поражения, слегка втирая в кожу. Кратность нанесения – 3-4 раза в сутки.
При назначении Нимесулида пациентам пожилого возраста коррекции дозы препарата не требуется. Следует снизить дозу в случае тяжелого нарушения у больного функции печени и почек. Может оказывать гепатотоксическое действие, угнетая функции печени.
При беременности, особенно в 3-м триместре, принимать нимесулид категорически не рекомендуется. В период кормления грудью препарат также противопоказан.
Набуметон (Синметон)
Форма выпуска – таблетки по 500 и 750 мг.
Неселективный ингибитор ЦОГ.
Разовая доза для взрослого пациента составляет 500-750-1000 мг во время или после приема пищи. В особо тяжелых случаях доза может быть повышена до 2 грамм в сутки.
Побочные эффекты и противопоказания аналогичны таковым других неселективных НПВС.
При беременности и кормлении грудью принимать не рекомендуется.
Комбинированные нестероидные противовоспалительные препараты
Существуют препараты, содержащие в себе два и более действующих вещества из группы НПВС, либо НПВС в сочетании с витаминами или другими препаратами. Ниже перечислены основные их них.
- Доларен. Содержит 50 мг диклофенака натрия и 500 мг парацетамола. В данном препарате выраженное противовоспалительное действие диклофенака сочетается с ярким анальгетическим эффектом парацетамола. Принимают препарат внутрь по 1 таблетке 2-3 раза в сутки после приема пищи. Максимальная суточная доза составляет 3 таблетки.
- Нейродикловит. Капсулы, содержащие по 50 мг диклофенака, витамина В1 и В6, а также 0.25 мг витамина В12. Здесь обезболивающий и противовоспалительный эффект диклофенака усиливается витаминами группы В, улучшающими обмен веществ в нервной ткани. Рекомендованная доза препарата составляет 1-3 капсулы в сутки в 1-3 приема. Принимать препарат после еды, запивая достаточным количеством жидкости.
- Олфен-75, выпускаемый в форме раствора для инъекций, помимо диклофенака в количестве 75 мг содержит еще и 20 мг лидокаина: благодаря присутствию в растворе последнего, инъекции препарата становятся менее болезненными для больного.
- Фаниган. Его состав аналогичен составу Доларена: 50 мг диклофенака натрия и 500 мг парацетамола. Рекомендовано принимать по 1 таблетке 2-3 раза в день.
- Фламидез. Очень интересный, отличный от других лекарственный препарат. Помимо 50 мг диклофенака и 500 мг парацетамола содержит еще и 15 мг серратиопептидазы, являющейся протеолитическим ферментом и оказывающей фибринолитическое, противовоспалительное и противоотечное действие. Выпускается в форме таблеток и геля для местного применения. Таблетку принимают внутрь, после приема пищи, запивая стаканом воды. Как правило, назначают по 1 таблетке 1-2 раза в сутки. Максимальная суточная доза равна 3-м таблеткам. Гель используют наружно, нанося его на пораженный участок кожи 3-4 раза в сутки.
- Максигезик. Препарат, аналогичный по составу и действию Фламидезу, описанному выше. Различие заключается в компании-производителе.
- Дипло-П-Фармекс. Состав этих таблеток аналогичен составу Доларена. Дозировки те же.
- Долар. То же самое.
- Долекс. То же самое.
- Оксалгин-ДП. То же самое.
- Цинепар. То же самое.
- Диклокаин. Как и Олфен-75, содержит диклофенак натрия и лидокаин, но оба действующих вещества – в половинной дозировке. Соответственно, является более слабым по действию.
- Доларен гель. Содержит в своем составе диклофенак натрия, ментол, льняное масло и метилсалицилат. Все эти компоненты в той или иной степени оказывают противовоспалительное действие и потенцируют эффекты друг друга. Гель наносят на пораженные участки кожи 3-4 раза в течение суток.
- Нимид форте. Таблетки, содержащие 100 мг нимесулида и 2 мг тизанидина. В данном препарате удачно сочетаются противовоспалительный и обезболивающий эффекты нимесулида с миорелаксантным (расслабляющим мышцы) действием тизанидина. Применяется при острой боли, вызванной спазмом скелетных мышц (по-народному – при ущемлении корешков). Принимают препарат внутрь после приема пищи, запивая большим количеством жидкости. Рекомендованная доза составляет 2 таблетки в сутки в 2 приема. Максимальная продолжительность лечения – 2 недели.
- Низалид. Как и нимид форте, содержит нимесулид и тизанидин в аналогичных дозировках. Рекомендованные дозы те же.
- Алит. Растворимые таблетки, содержащие 100 мг нимесулида и 20 мг дицикловерина, являющегося миорелаксантом. Принимают внутрь после еды, запивая стаканом жидкости. Рекомендовано принимать по 1 таблетке 2 раза в день не дольше 5 дней.
- Наноган. Состав этого препарата и рекомендованные дозировки аналогичны таковым препарата Алит, описанного выше.
- Оксиган. То же самое.
Острые респираторные заболе-ва-ния (ОРЗ) остаются самой частой причиной обращений населения за медицинской помощью. Дети болеют чаще, в среднем 4-6 раз в год, а иногда до 8-12 . Однако во многих случаях подростки и взрослые лечатся при легких и даже среднетяжелых формах самостоятельно, вызывая врача только уже при развитии осложнений. В результате этого истинную заболеваемость оценить достаточно сложно. Безусловно, значительное число эпизодов ОРЗ с нетяжелым течением могут быть успешно купированы с помощью средств безрецептурной продажи и остаться нигде не учтенными.
Помимо ОРЗ, пациентам при сочетании симптомов интоксикации с ринитом и фарингитом врачами часто ставится диагноз острой респираторной вирусной инфекции (ОРВИ). Однако дифференцировать в отсутствие результатов лабораторной диагностики вирусную и бактериальную этиологию непросто, а в некоторых случаях невозможно, особенно в первые сутки от начала заболевания или при атипичной этиологии (микоплазменной, хламидийной). Нередко имеется то или иное сочетание вирусов и бактерий. Поэтому для практики термин ОРЗ остается наиболее удобным.
Во многих исследованиях последних десятилетий было показано, что в большинстве случаев этиологическим фактором ОРЗ оказываются вирусы . Среди них часто обнаруживают вирусы парагриппа, гриппа А и В, риновирусы, аденовирусы, респираторно-синцитиальные вирусы и вирусы группы герпеса. Реже выявляют метапневмовирус, бокавирус, коронавирусы, реовирусы, энтеровирусы, что во многом связано с невысокой распространенностью их лабораторной диагностики и неосведомленностью об их значимости врачей. Недавно было показано, что ротавирусы также могут быть причиной развития симптомов ОРЗ даже в отсутствие рвоты и диареи . Бактериальная флора (Streptocoсcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Moraxella catarrhalis и другие) обнаруживается существенно реже. В проведенных исследованиях было показано, что они могут быть выявлены и у здоровых лиц, а становятся причиной заболевания при ослабленном иммунитете, чаще у детей раннего и дошкольного возраста, пожилых и страдающих тяжелой хронической патологией. Практически столько же, сколько и типичные бактериальные возбудители (около 10-15%), в этиологической структуре ОРЗ составляет атипичная флора — Mycoplasma pneumoniae и Chlamydophila pneumoniae . Безусловно, вклад того или другого микроорганизма будет различаться год от года в зависимости от территории, сезона и от обследуемого контингента. Во многих случаях комплексное лабораторное обследование не позволяет определить этиологический фактор. Это может быть связано с нарушением техники забора материала для анализа, несоблюдением условий транспортировки, отсутствием соответствующих диагностических реагентов, неизвестным вариантом или мутацией возбудителя.
Основные клинические симптомы ОРЗ, вызываемых различными инфекционными агентами, одинаковы: повышение температуры тела, ринит, фарингит, иногда присоединяются тонзиллит, ларингит и трахеит . Синуситы, отиты, стоматиты, эпиглоттит, бронхиты, пневмонии относят к осложнениям. Частота и выраженность того или другого проявления заболевания зависит и от возбудителя, и от особенностей организма заболевшего.
Терапию врач должен назначить непосредственно после первого осмотра пациента, не дожидаясь результатов лабораторного обследования. В большинстве случаев амбулаторной практики оно не представляется абсолютно необходимым, за исключением диагностики гриппа и стрептококковой инфекции, поскольку целенаправленно действующих против одного возбудителя лекарственных средств, кроме противогриппозных препаратов, в настоящее время не существует. При стационарном лечении осложнений, тяжелых и жизнеугрожающих форм этиологическая диагностика необходима с целью оценки прогноза и подбора наиболее эффективной схемы терапии с учетом свойств патогена.
Невозможность назначения надежной этиотропной терапии в первую очередь диктует необходимость подбора активной патогенетической терапии. Безусловно, она снижает выраженность симптомов и ускоряет сроки выздоровления и при лечении препаратами против гриппа, и при назначении антибактериальных средств. Ключевым звеном патогенеза ОРЗ является воспалительный синдром. За счет него развивается отечность структур, вовлеченных в инфекционный процесс, избыточная продукция слизи, нарушение мукоцилиарного клиренса, сужение просвета дыхательных путей. Воспаление представляет собой выработанную в ходе эволюции защитную реакцию, направленную на локализацию и последующую ликвидацию возбудителя. Однако избыток воспалительных компонентов может приводить к выраженному ухудшению состояния, увеличению продолжительности заболевания, а иногда — к грубому нарушению функции дыхательной системы и других органов. Это может происходить за счет индивидуальной гиперреактивности самого организма, стимуляции α-адренорецепторов респираторными вирусами, что сопровождается интенсификацией выделения вязкой слизи, и воздействия возбудителя на Н1-рецепторы, что вызывает увеличение проницаемости сосудистой стенки с накоплением секрета и отечностью тканей . Высвобождение провоспалительных медиаторов способствует миграции в очаг новых клеток, при разрушении которых выделяются новые активные вещества, усиливающие отек и накопление слизи.
В современных условиях проживания населения загрязненность воздуха в сочетании с высокой концентрацией микроорганизмов в общественных местах формирует практически постоянную реакцию слизистых дыхательных путей, выраженность которой зависит от индивидуальных особенностей организма. Закономерные реакции на контакт с патогеном суммируются с ранее сформировавшимися, что ведет к резкому отеку, сужению просвета, интенсивному выделению вязкой слизи. Затрудненный отток способствует развитию осложнений: синусита, отита, бронхита, пневмонии. На таком фоне растет риск развития жизнеугрожающих состояний: обструктивного ларингита и астматического статуса.
В многочисленных исследованиях было показано, что снижение активности воспалительного процесса благоприятно влияет на течение ОРЗ: снижает выраженность симптомов, облегчая состояние пациента, сокращает продолжительность заболевания, препятствует развитию осложнений . Много лет в качестве активных противовоспалительных средств использовались глюкокортикостероиды. Однако их побочные действия проявляются довольно часто: повышение артериального давления, усиление симптоматики сердечной недостаточности, гипокалиемия с сопутствующими нарушениями ритма сердца и судорогами, гипергликемия, затяжные или рецидивирующие инфекционные заболевания, поражения желудочно-кишечного тракта, ожирение и многие другие. Многочисленные нежелательные явления резко ограничили их частоту применения. Нестероидные противовоспалительные препараты рекомендуются чаще, при ОРЗ — в основном в качестве жаропонижающих и обезболивающих. Известно их купирующее влияние на воспаление. Однако увеличение количества лейкотриенов из-за перераспределения путей метаболизма арахидоновой кислоты нередко приводит к поражению органов желудочно-кишечного тракта, бронхоспазмам и другим побочным эффектам.
Поиск препаратов с противовоспалительным эффектом, безопасных для приема больными любого возраста, привел к появлению в конце прошлого века новой группы лекарств — ингибиторов метаболизма арахидоновой кислоты, не относящихся ни к глюкокортикостероидам, ни к нестероидным противовоспалительным средствам. Первым таким веществом стал фенспирид. Механизм его действия заключается в снижении поступления внутрь лейкоцитов кальция, который активизирует фосфолипазу А2. В результате снижается количество вырабатываемой арахидоновой кислоты и ее метаболитов: простагландинов, тромбоксана, лейкотриенов, что приводит к снижению выраженности отека на всех уровнях респираторного тракта. Его эффективность была подтверждена в ходе эксперимента на животных .
С момента появления на фармацевтическом рынке в конце прошлого столетия фенспирида было проведено большое количество исследований его действия на течение ОРЗ у детей и взрослых. Общее количество участников составило более 6 тысяч . Результаты в основном были сходными. Они показали, что препарат действует практически на все симптомы ОРЗ, сокращает продолжительность заболевания на 2-3 дня, обеспечивает выздоровление 71% детей к 7-му дню, а остальных — к 10-му. В то же время в группе сравнения купирование симптоматики к концу первой недели отмечалось у 50% пациентов, а у другой половины — в течение 2-й недели . Препарат оказывает действие и при ринофарингитах, и при ларингитах, трахеитах, бронхитах, синуситах, а также отитах . Назначение такого лекарственного средства оказывается наиболее выгодным в условиях, когда невозможно предугадать динамику развития инфекционно-воспалительного процесса. Вначале, как правило, беспокоят заложенность носа с теми или иными выделениями (проявления ринита), першение или боли в горле, покашливание. Визуально определяется гиперемия, иногда — зернистость и/или отечность задней стенки глотки, что характеризует фарингит. Практикующим врачам хорошо известно, что при некоторых инфекциях (например, при парагриппе) из носоглотки симптомы довольно быстро распространяются на гортань, трахею и бронхи. Развиваются ларингит с кашлем и осиплостью голоса, трахеит с частым преимущественно сухим кашлем, а затем бронхит. У часто болеющих пациентов или имеющих хроническую патологию того или другого отдела респираторного тракта риск распространения инфекционного процесса резко возрастает. Назначенный при симптомах ринофарингита фенспирид будет оказывать противовоспалительное, противоотечное и подавляющее гиперсекрецию действие и при ларингите, и при трахеите, и при бронхите, и при бронхиолите, и при пневмонии .
Под нашим наблюдением находилось 140 пациентов, больных ОРЗ, в возрасте от рождения до 90 лет (из них детей и подростков — 64, взрослых — 76), получавших фенспирид в рекомендуемых возрастных дозировках. Основным показанием для назначения этого препарата был кашель, развивавшийся из-за воспалительного процесса в носоглотке (у всех 140 пациентов диагностирован острый ринофарингит). У многих больных диагностировали и изменения нижележащих отделов дыхательных путей: гортани (у 25 отмечен острый ларингит), трахее и бронхах (острый трахеит — у 8, острый бронхит — у 29, бронхиолит — у 6). При этом у 54 пациентов на момент назначения фенспирида отмечалось сочетание двух или трех клинических форм. Базисная терапия в большинстве случаев состояла из орошения носоглотки солевыми растворами или антисептиками (118 пациентов), жаропонижающих средств — по мере необходимости. Противовирусная терапия применялась у 43 больных, антибактериальная — у 38.
На 3-и сутки после начала лечения фенспиридом у 132 пациентов (94%) отмечалось улучшение: существенно снижалась частота приступов кашля и покашливаний, особенно в период ночного сна, уменьшалась интенсивность першения в горле, выделений из носа. К 7-му дню выздоровление отмечалось у 103 больных (74%), к 10-му — еще у 21. У 13 пациентов в возрасте от 36 до 90 лет к этому времени отмечалось улучшение, но сохранялся кашель, который был связан с обострением хронического бронхита на фоне отсутствия симптомов ОРЗ. К 21-м суткам на фоне пролонгации терапии фенспиридом обострение в этой группе пациентов было купировано. У троих находившихся под нашим наблюдением препарат был заменен из-за развития нежелательных явлений, возможно связанных с назначенным лечением.
Следует отметить, что хороший результат терапии был отмечен и пациентами, и их родителями в случаях наблюдения за детьми раннего и дошкольного возраста. Это подтверждается тем, что при последующих эпизодах ОРЗ они настаивали на назначении фенспирида или начинали самостоятельно его прием до осмотра врачом.
Полученные нами результаты наблюдения за пациентами подтверждают опубликованные ранее данные об эффективности фенспирида при различных проявлениях ОРЗ, в том числе и на фоне хронической обструктивной болезни легких . При своевременном назначении он обеспечивает профилактику осложнений: бронхита, бронхиолита, пневмонии, синусита, отита. В случаях начала лечения при уже имеющихся симптомах развития инфекционного процесса за пределами носоглотки, что нередко встречается при инфицировании парагриппом, респираторно-синцитиальными вирусами, аденовирусами, метапневмовирусом (частое развитие ларингита, бронхиолита, бронхита, особенно у детей), препарат способствует купированию симптоматики и сокращению периода выздоровления. При развитии ОРЗ на фоне хронических изменений того или другого отдела респираторного тракта фенспирид также оказывает лечебное воздействие.
В проведенных исследованиях было показано, что препарат существенно снижает интенсивность сухого навязчивого кашля, способствует переходу его во влажный, а затем — ускоряет его купирование . Вместе с этим фенспирид, в отличие от глюкокортикостероидов и нестероидных противовоспалительных средств, гораздо реже проявляет побочные действия. Препарат обычно хорошо переносится: не оказывает отрицательного действия на органы желудочно-кишечного тракта, цифры артериального давления, уровень глюкозы и калия.
Из 140 пациентов, находящихся под нашим наблюдением, на фоне лечения ОРЗ фенспиридом нежелательные явления были отмечены только у троих (2%): у двух (женщины 38 и 54 лет) были зарегистрированы жалобы на тахикардию, а у одного (ребенок 11 лет) — на тошноту. Следует отметить, что учащенное сердцебиение появилось на фоне изменений, по данным электрокардиограмм (полная блокады левой ножки пучка Гиса у одной пациентки и синдром Вольфа-Паркинсона-Уайта — у второй), и при наличии диагноза хронического гастродуоденита у ребенка. Это свидетельствует о возможном обострении имеющейся хронической патологии в связи с ОРЗ, а связь с приемом препарата представляется сомнительной. В других исследованиях также было показано, что частота нежелательных явлений при приеме фенспирида незначительна: 2,4%, по данным Н. А. Геппе и соавт. .
Таким образом, фенспирид рекомендуется для лечения ОРЗ у пациентов любого возраста. Его противовоспалительное действие способствует купированию основных симптомов, сокращению периода заболевания и профилактике осложнений, в том числе и у пациентов с фоновой хронической патологией дыхательной системы.
Литература
- Педиатрия. Национальное руководство. Краткое издание / Под ред. Баранова А. А. М.: ГЭОТАР-Медиа 2015. 768 с.
- Трухан Д. И., Мазурова А. Л., Речапова Л. А. Острые респираторные вирусные инфекции: актуальные вопросы диагностики, профилактики и лечения в практике врача терапевта // Терапевтический архив. 2016; 11: 76-82.
- Усенко Д. В., Горелова Е. А., Каннер Е. В. Рациональный подход к терапии ОРВИ и гриппа в клинической практике врача-педиатра // Русский медицинский журнал. 2015; 3: 174-177.
- Плоскирева А. А., Горелов А. В. Возможна ли респираторная форма ротавирусной инфекции? // Инфекционные болезни. 2016; 14 (3): 22-31.
- Львов Н. И., Лихопоенко В. П. Острые респираторные заболевания. Руководство по инфекционным болезням: в 2 кн. 4-е изд., СПб: Фолиант, 2011; 2 (III): 7-122.
- Blasi F. Atypical pathogens and respiratory tract infections // Eur. Respir. J. 2004; 24: 171-181.
- Pricipi N., Esposito S., Blasi F., Allegra L. Role of Mycoplasma pneumoniae and Chlamydia pneumoniae in children with community-acquired lower respiratory tract infections // Clin. Infect. Dis. 2001; 32: 1281-1289.
- Савенкова М. С. Хламидийная и микоплазменная инфекции в практике педиатра // Consilium Medicum (прил. 1). Педиатрия. 2005; 1: 10-17.
- Купченко А. Н., Понежева Ж. Б. Современные принципы диагностики и лечения ОРВИ // Архивъ внутренней медицины. 2016; 1 (27): 6-12.
- Козлов В. С. Роль воспаления в патогенезе респираторных заболеваний // Consilium medicum. 2003; 5 (10): 213-225.
- Спичак Т. В. Место противовоспалительной терапии при острых респираторных заболеваниях у детей // Педиатрия. 2012, 91 (5): 67-73.
- Evrard Y., Kato G., Bodinier M. C., Chapelean B. Fenspiridide and inflammation in experimental pharmacology // Eur. Respir. Rev. 1991; 1 (2): 93-100.
- Геппе Н. А. Программа «Эльф»: эффективность и безопасность использования Эреспала при острых респираторных заболеваниях у детей // Consilium Medicum (прил. 1). Педиатрия. 2005; 1: 29-32.
- Коровина Н. А., Овсянникова Е. М., Далилова И. Е. Комплексная терапия обструктивного бронхита с применением Эреспала (фенспирида) у детей раннего возраста // Клин. фармакология и терапия. 2001; 5: 1-4.
- Самсыгина Г. А., Фитилев С. Б., Левин А. М. Результаты многоцентрового исследования эффективности фенспирида гидрохлорида (Эреспала) при лечении острой респираторной инфекции у детей раннего возраста // Педиатрии. 2002; 2: 81-85.
- Сорока Н. Д., Коршунова Е. В., Гомозова С. П., Власова Т., Котельникова В. Н. Опыт применения фенспирида в раннем реабилитационном периоде при пневмонии у детей // Пульмонология. 2010; 1: 93-98.
- Григорьева Н. Ю., Майорова М. В. Противовоспалительная терапия респираторных заболеваний фенспиридом // Русский медицинский журнал. 2015; 4: 216-219.
Т. А. Руженцова, доктор медицинских наук
ФБУН ЦНИИЭ Роспотребнадзора, Москва
Catad_tema Бронхиальная астма и ХОБЛ - статьи
Противовоспалительная терапия хронической обструктивной болезни легких: настоящее и будущее
С.Н. Авдеев, ФБГУ «НИИ пульмонологии» ФМБА России
Сегодня хроническая обструктивная болезнь легких представляет собой значительную экономическую и социальную проблему и является единственной болезнью, при которой смертность продолжает увеличиваться . По данным ряда недавно выполненных исследований, распространенность хронической обструктивной болезни легких в мире у людей старше 40 лет составляет 10,1% (11,8% у мужчин и 8,5% у женщин) .
Ключевые слова:
хроническая обструктивная болезнь легких, Т-лимфоциты, мокрота, рофлумиласт
Значение воспаления в патогенезе хобл
Хроническая обструктивная болезнь легких (ХОБЛ) -заболевание, характеризующееся ограничением воздушного потока с развитием не полностью обратимой бронхиальной обструкции; ограничение воздушного потока прогрессирует и связано с усиленным патологическим воспалительным ответом дыхательных путей на повреждающие частицы или газы . Курение и другие ингаляционные ирританты инициируют развитие воспалительного ответа в дыхательных путях и легочной паренхиме. Воспаление у «здоровых» курильщиков по составу клеточных элементов, медиаторов и протеаз очень похоже на воспаление у пациентов с ХОБЛ, но менее выражено . Поэтому полагают, что воспаление в дыхательных путях и паренхиме при ХОБЛ представляет собой усиленный хронический воспалительный ответ на ирританты (такие как табачный дым) . Механизм такого усиления или амплификации пока остается до конца не изученным, он может детерминироваться генетическими факторами , латентными вирусными инфекциями и нарушением активности деацетилазы гистонов .
Основное место локализации характерной для ХОБЛ дыхательной обструкции - это малые дыхательные пути (ЦП) диаметром менее 2 мм . Но картина воспалительного инфильтрата в крупных и малых дыхательных путях, а также в легочной паренхиме и стенке легочных сосудов в целом довольно сходная . Данное воспаление может разрешаться или приводить к фиброзу, протеолизу и ремоделированию. Hogg и колл. показали, что по мере возрастания тяжести ХОБЛ происходит прогрессирующее утолщение стенки бронха, вызванное аккумуляцией клеток воспаления, а также накопление избытка слизи в просвете бронха . Воспалительный инфильтрат состоит из нейтрофилов, макрофагов и Т-лимфоцитов (CD4 + и CD8 +) и других клеток (рис. 1).
Рисунок 1.
Патогенез ХОБЛ (Martin et al. Int J COPD 2013)
Одну из ведущих ролей в воспалении при ХОБЛ играют нейтрофилы. O"Donnell et al. показали, что число нейтрофилов в индуцированной мокроте хорошо коррелирует с тяжестью поражения малых ДП по данным КТВР (отношение средних плотностей легких во время выдоха и вдоха), но не с тяжестью эмфиземы . Нейтрофильное воспаление ДП связано с гиперпродукцией секрета в проводящих ДП .
У пациентов с ХОБЛ обнаруживают повышенное содержание макрофагов в ДП, и эти макрофаги могут демонстрировать различные фенотипические черты . Frankenberger и колл. показали, что среди макрофагов, изолированных из индуцированной мокроты пациентов ХОБЛ, 46% были малыми макрофагами, в то время как у здоровых добровольцев обнаруживали лишь 1% малых макрофагов .
Повышенное содержание Т-лимфоцитов при ХОБЛ обнаруживают в проксимальных ДП, в малых ДП и в альвеолах . Saetta и колл. выявили у пациентов с ХОБЛ в эпителии малых ДП CD8+ Т-лимфоциты, экспрессирующие CXCR3, хемокиновый рецептор и его лиганд-интерферон-индуцированный протеин 10/CXCL10 . Аккумуляция активированных CD8+ Т-лимфоцитов в дистальных ДП у больных ХОБЛ была ассоциирована с различными структурными изменениями, что говорит о важной роли этих клеток в патогенезе ХОБЛ .
Пока недостаточно изучена роль в воспалительной реакции ДП таких клеток, как тучные клетки и эозинофилы. Grashoff et al. показали значительное повышение числа интраэпителиальных тучных клеток у пациентов с ХОБЛ, что не исключает их роль в патогенезе структурных изменений, приводящих к бронхиальной обструкции . Эозинофильную инфильтрацию проксимальных ДП обнаруживают у больных ХОБЛ во время обострений , особенно вызванных вирусной инфекцией , и в т. ч. у больных ХОБЛ с хроническим кашлем и выраженной продукцией мокроты .
Анализ бронхиальных биопсий и индуцированной мокроты у бросивших курить пациентов демонстрирует схожий воспалительный процесс, что предполагает персистенцию воспаления даже после прекращения действия ингаляционных ирритантов (курения) .
С учетом такой важной роли воспаления ДП в патогенезе ХОБЛ неудивительно, что противовоспалительной терапии при данном заболевании сегодня уделяют огромное внимание. К числу противовоспалительных препаратов для терапии ХОБЛ сегодня относятся ингаляционные глюкокортикостероиды (ИГКС), а новые перспективы противовоспалительной терапии ХОБЛ связывают с препаратами из класса ингибиторов фосфодиэстеразы-4 (рофлумиласт) , с новыми макролидами и статинами .
Ингаляционные глюкокортикостероиды
Согласно современным руководствам, терапия ИГКС рекомендована больным с тяжелыми и крайне тяжелыми стадиями ХОБЛ при наличии частых обострений; терапия ИГКС добавляется к терапии длительно действующими (ДД) бронходилататорами . Важное место среди лекарственных средств (ЛС), использующихся для длительной поддерживающей терапии ХОБЛ, занимают комбинированные препараты - ИГКС плюс длительно действующие β2-агонисты (ДДБА) . Так же как и ИГКС, комбинированная терапия ИГКС/ (ДДБА) в настоящее время рекомендована для применения больным с III-IV стадиями (по классификации GOLD) и с частыми обострениями . Научное обоснование комбинации ИГКС/ДДБА вытекает из комплементарных эффектов препаратов: ИГКС повышают экспрессию гена β2-рецептора и уменьшают потенциал для развития десенситизации β2-рецептора, в то время как β2-агонисты активируют неактивные ГКС-рецепторы, делая их более чувствительными для стероидзависимой активации .
Данные об эффективности ИГКС у больных ХОБЛ довольно противоречивы. В некоторых краткосрочных исследованиях терапия ИГКС не приводила к значимой модификации воспалительной реакции у больных ХОБЛ (рис. 2) . Однако в ряде работ показано, что терапия ИГКС в сочетании с ДДБА и без них может не оказать влияния на маркеры воспаления в мокроте, но может повлиять на воспаления в стенке бронха по данным биопсий . Краткосрочная терапия ИГКС (в течение 2-3 месяцев) у больных со среднетяжелой ХОБЛ приводила к уменьшению числа тучных клеток, не влияла на СD8 + -лимфоциты, нейтрофилы и макрофаги . Комбинированная терапия ИГКС/ДДБА в течение 3 месяцев оказалась более эффективной по влиянию на бронхиальное воспаление по сравнению с плацебо и, в сравнении с ИГКС, приводила к снижению числа СD8 + -клеток и макрофагов . По данным исследования GLUCOLD, терапия флутиказоном в течение 30 месяцев приводила к стойкому уменьшению числа Т-лимфоцитов и тучных клеток в слизистой бронхов, однако после прекращения терапии ИГКС в течение 6 месяцев вновь наблюдалось усиление воспалительной реакции , т. е. данные этого исследования указывают на то, что противовоспалительные эффекты терапии ИГКС не «закрепляются» надолго .

Рисунок 2.
Влияние терапии на ИГКС и ИГКС/ДДБА на клетки воспаления в дыхательных путях больных ХОБЛ (по данным бронхобиопсии) (Bourbeau J. et al. Thorax 2007)
Jen и колл. провели метаанализ на основе 8 рандомизированных исследований, посвященных изучению эффектов ИГКС на маркеры воспаления дыхательных путей по данным бронхоальвеолярного лаважа (БАЛ) (n = 102) и данным эндобронхиальных биопсий (n = 309) . По сравнению с пациентами контрольной группы, у больных, принимавших ИГКС, стандартизованное среднее различие (ССР) по числу нейтрофилов в жидкости БАЛ составило -0,64 ед. (р = 0,003). ИГКС также снижали число лимфоцитов в жидкости БАЛ (ССР -0,64 ед., р = 0,01). Терапия ИГКС не оказывала никакого эффекта на эозинофилы БАЛ, но приводила к повышению числа альвеолярных макрофагов (ССР 0,68 ед., р = 0,002). ИГКС не влияли на число нейтрофилов в бронхиальных биоптатах (ССР 0,61 ед., р = 0,10). Однако терапия ИГКС приводила к достоверному снижению числа CD8-лимфоцитов (ССР -0,66 ед., р = 0,002) и СD4-лимфоцитов (ССР -0,52 ед., р = 0,001) в препаратах эндобронхиальных биопсий. ИГКС не оказывали никакого влияния на число тканевых CD68-макрофагов и эозинофилов. Основные результаты метаанализа схематично представлены в таблице .
Таблица.
Влияние терапии ИГКС на маркеры воспаления дыхательных путей по данным БАЛ (n = 102) и данным эндобронхиальных биопсий (n = 309)
Менее выраженная эффективность ИГКС при ХОБЛ, по сравнению с бронхиальной астмой, может быть объяснена с позиции снижения экспрессии и активности одного из ключевых ядерных ферментов - деацетилазы гистонов-2 (HDAC-2), который необходим для «выключения» активированных воспалительных генов . Снижение активности HDAC-2 и относительная резистентность воспаления при ХОБЛ к ИГКС являются следствием выраженного окислительного и нитративного стресса в дыхательных путях пациентов ХОБЛ .
Согласно ряду исследований регулярная противовоспалительная терапия ИГКС у больных ХОБЛ улучшает симптомы, функциональные показатели, качество жизни и снижает число обострений у пациентов с ХОБЛ . Отмена ИГКС (под прикрытием ДДБА) приводит к снижению ОФВ 1 , нарастанию симптомов, ухудшению качества жизни и повышению числа обострений .
В одном из самых масштабных исследований, проведенных в последнее время (наблюдение за 6 000 больными ХОБЛ на протяжении 3 лет) - TOwards a Revolution in COPD Health (TORCH), было продемонстрировано, что длительная поддерживающая терапия ИГКС (флутиказоном), ДДБА (салметеролом) и ИГКС/ДДБА (салметеролом/флутиказоном) приводит к замедлению скорости снижения OФB1 на 13,13 и 16 мл/год соответственно . Согласно результатам недавно выполненного метаанализа, основанного на 27 исследованиях (30 495 пациентов с ХОБЛ), комбинированная терапия ИГКС/ДЦБА приводит к снижению общей летальности больных на 20% (ОР 0,80; р = 0,005) .
При терапии больных ХОБЛ необходимо помнить о возможных нежелательных реакциях со стороны ИГКС. По данным когортных исследований, применение ИГКС сопровождается определенным риском развития остеопороза и катаракты . Пневмония чаще осложняет терапию ИГКС и ИГКС/ДЦБА по сравнению с ЦЦ бронхолитиками и плацебо , но в то же время на фоне терапии ИГКС/ДЦБА отмечен более низкий уровень летальности и меньшее число обострений ХОБЛ. По данным крупного когортного исследования, терапия ИГКС была ассоциирована с повышением на 34% риска развития сахарного диабета и риском прогрессирования диабета .
Ингибиторы фосфодиэстеразы-4
Ингибиторы фосфодиэстеразы-4 (ФДЭ-4) пока представлены всего одним препаратом - рофлумиластом, который оказывает разнообразное противовоспалительное действие и специфически влияет на основные механизмы воспаления при ХОБЛ. Практически все клетки, участвующие в воспалении дыхательных путей при ХОБЛ, содержат изофермент ФДЭ-4 .
Противовоспалительная активность рофлумиласта в модели астмы на мышах и in vitro в легочных фибробластах эмбриона человека проявлялась в уменьшении ремоделирования дыхательных путей и в антифибротическом эффекте, сравнимом с эффектом дексаметазона при хроническом аллергическом воспалении . В животных моделях ХОБЛ рофлумиласт снижал число нейтрофилов в БАЛ и гиперсекрецию слизи, однако при хроническом воздействии табачного дыма противовоспалительный эффект рофлумиласта проявлялся только при высоких дозах препарата и заключался в уменьшении макрофагального воспаления и уменьшении площади эмфиземы без влияния на гиперплазию бокаловидных клеток . Данные, полученные на различных животных моделях, свидетельствуют о способности рофлумиласта уменьшать содержание нейтрофилов дыхательных путей, но в то же время - о неэффективности таких средств, как метилпреднизолон и дексаметазон .
Grootendorst и колл. в рандомизированном плацебо-контролируемом перекрестном исследовании изучали эффекты рофлумиласта на цитологический профиль индуцированной мокроты у больных ХОБЛ . Терапия рофлумиластом в течение 4 недель привела к улучшению функциональных показателей, а также снижению количества воспалительных клеток в мокроте, таких как нейтрофилы (рис. 3), лимфоциты и эозинофилы . Кроме того, на фоне терапии рофлумиластом отмечено уменьшение концентрации воспалительных маркеров - нейтрофильной эластазы, IL-8, эозинофильного катионного белка и α2-макроглобулина - маркера микроваскулярной проницаемости .

Рисунок 3.
Рофлумиласт уменьшает уровни маркеров воспаления в мокроте больных ХОБЛ (Grootendorst et al. Thorax 2007)
Клиническая эффективность рофлумиласта у пациентов с ХОБЛ среднетяжелого и тяжелого течения была продемонстрирована в серии крупных рандомизированных плацебо-контролируемых исследований. Рофлумиласт не обладает прямым бронхорасширяющим действием, но благодаря своим противовоспалительным эффектам способен улучшить функциональные показатели у пациентов с ХОБЛ . В исследовании Rabe и колл. рофлумиласт улучшил постбронходилатационный OФB1 на 74 мл в минимальной (250 мг/сут) и на 97 мл в максимальной дозировках (500 мг/сут) по сравнению с плацебо .
В двух исследованиях среднее число тяжелых и среднетяжелых обострений ХОБЛ на одного пациента в год значительно снизилось у больных, получавших рофлумиласт, по сравнению с плацебо: отношение риска (ОР; 0,83) независимо от одновременного приема ДДБА .
Rennard и колл. выполнили совокупный post-hoc-анализ исследований, изучавших эффективность рофлумиласта у пациентов с тяжелой и очень тяжелой ХОБЛ (стадии III и IV по классификации GOLD), и показали значительное снижение числа обострений ХОБЛ в подгруппе больных с бронхитическим вариантом ХОБЛ (т. е. с хроническим кашлем и продукцией мокроты) - на 26,2% (р = 0,001), в то время как в целом по группе ХОБЛ снижение числа обострений составило 14,3% (р = 0,026) (рис. 4) . Bateman и колл. на основе двух других исследований проанализировали влияние рофлумиласта на число обострений у пациентов с ХОБЛ с частыми (≥ 2 в год) и нечастыми (< 2 в год) обострениями (рис. 5) . У больных с нечастыми обострениями терапия рофлумиластом приводила к достоверному снижению числа обострений по сравнению с плацебо на 16,5% (р = 0,006). Но у больных с частыми обострениями различие с плацебо оказалось еще более выраженным - 22,3% (р = 0,002).
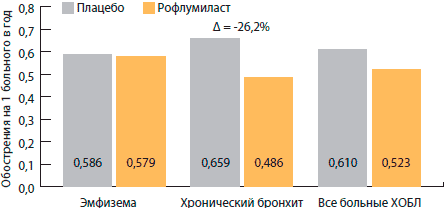
Рисунок 4.
Терапия рофлумиластом приводит к наибольшему снижению числа обострений у больных с бронхитическим типом ХОБЛ
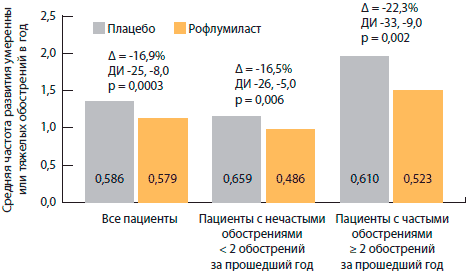
Рисунок 5.
Терапия рофлумиластом приводит к наибольшему снижению числа обострений у больных ХОБЛ с частыми обострениями
В соответствии с современными рекомендациями GOLD рофлумиласт рассматривается как терапия, назначаемая дополнительно к приему комбинации ИГКС и ДДБА или к приему ДД антихолинергических препаратов у пациентов с выраженными симптомами, тяжелой или очень тяжелой бронхиальной обструкцией и высоким риском обострений .
Из наиболее частых нежелательных явлений можно отметить диарею, тошноту, снижение аппетита, снижение массы тела и головную боль . Большинство нежелательных явлений носили легкий и умеренный характер. Нежелательные явления при приеме рофлумиласта появлялись чаще всего в первые недели приема препарата и разрешались в ходе его дальнейшего приема . У пациентов ХОБЛ, получавших терапию рофлумиластом, было отмечено более частое, по сравнению с плацебо, снижение массы тела. После отмены рофлумиласта масса тела большинства пациентов восстановилась в течение 3 месяцев.
Длительная терапия макролидами
В настоящее время накапливается все больше и больше данных (причем не только в экспериментальных, но и в клинических исследованиях) о том, что макролидные антибиотики обладают важными иммуномодулирующими и противовоспалительными свойствами, которые могут быть использованы для контроля воспаления при хронических заболеваниях дыхательных путей .
Противовоспалительные свойства макролидов тесно связаны с их структурным строением - иммуномодулирующая активность была выявлена только у 14-членных (эритромицин, кларитромицин и ротроксимицин) и 15-членных макролидов (азитромицин), но не у 16-членных макролидов (спирамицин, джозамицин). Сегодня в клинической практике для терапии хронических воспалительных бронхолегочных заболевании используются преимущественно макролиды нового поколения - азитромицин или кларитромицин .
Потенциальными механизмами действия макролидов при хронических воспалительных бронхолегочных заболеваниях могут быть ингибиторные эффекты на секрецию в дыхательных путях , на аккумуляцию нейтрофилов и лимфоцитов в дыхательных путях и антипролиферативное воздействие на активноделящиеся клетки (рис. 6) .

Рисунок 6.
Потенциальные механизмы действия макролидов при хронических воспалительных бронхолегочных заболеваниях
Эффективность терапии макролидами воспалительных заболеваний малых дыхательных путей, уже продемонстрированная во многих исследованиях, может быть связана со способностью макролидов подавлять нейтрофильное воспаление . Принципиальным различием между терапией ГКС/иммуносупрессантами и макролидами является ингибирование различных митоген-активированных протеинкиназ, таких как р38-МАРК, экстрацеллюлярно регулируемой киназы и Janus-N-концевой киназы, а также уменьшение окислительного стресса макролидами, но не ГКС/иммуносупрессантами .
Возможным механизмом положительного влияния макролидов на воспалительный процесс при патологии дыхательных путей является их способность модулировать бактериальную вирулентность. Кроме того, макролиды способны уменьшить формирование биопленок .
Относительно недавно было опубликовано самое масштабное на сегодня исследование, посвященное изучению влияния длительной терапии азитромицином на развитие обострений ХОБЛ . В исследование было включено 1 142 больных ХОБЛ (средний OФB1 40 ± 16%), которые в течение 1-го года принимали либо азитромицин в дозе 250 мг/сут ежедневно (570 пациентов), либо плацебо (572 пациента). Число обострений ХОБЛ оказалось существенно ниже у больных, принимавших азитромицин: 741 против 900 в группе плацебо, т. е. риск развития обострений составил 0,73 (р < 0,001). Частота обострений на одного человека в год составила 1,48 и 1,83, а среднее время до следующего обострения - 266 против 174 дней (р < 0,001) соответственно в группах азитромицина и плацебо (рис.7). Не было отмечено различий между группами пациентов по числу госпитализаций в стационар, однако число незапланированных визитов оказалось меньше среди больных, принимавших азитромицин: 2,46 против 2,57 на одного пациента в год (р = 0,048).

Рисунок 7.
Развитие обострений ХОБЛ при терапии азитромицином и плацебо (Alberts et al. N Engl J Med, 2011) обострений ХОБЛ . В исследование было включено
Несмотря на полученные обнадеживающие данные о возможности использования макролидов у больных с хроническими воспалительными заболеваниями легких, нельзя не обсудить проблему безопасности длительной терапии данными препаратами. Продолжительная терапия макролидами может привести к селекции штаммов микроорганизмов, резистентных к данному классу антибиотиков, что особенно актуально для S. pneumoniae . Кроме того, известны случаи, когда терапия макролидами приводила к развитию побочных явлений со стороны желудочно-кишечного тракта , кардиотоксичным (нарушение внутрисердечной проводимости) и ототоксичным эффектам .
Статины
Довольно неожиданно хорошо изученные «нереспираторные» препараты - статины (ингибиторы ГМГ-КоА-редуктазы) недавно привлекли внимание и с точки зрения терапии ХОБЛ. Статины обладают универсальными противовоспалительными эффектами, в т. ч. они способны уменьшить выраженность воспаления дыхательных путей, индуцированного табачным дымом . Статины уменьшают экспрессию поверхностных молекул адгезии на эндотелиальных клетках, макрофагах и эозинофилах, а также хемокиновых рецепторов, что приводит к снижению рекрутирования и миграции таких клеток воспаления, как нейтрофилы . Кроме того, статины подавляют продукцию провоспалительных цитокинов.
Согласно результатам когортных исследований статины могут уменьшить число обострений и летальность больных ХОБЛ . Также на фоне приема статинов отмечено уменьшение выраженности тяжести обострений, числа интубаций трахеи и потребности использования респираторной поддержки во время обострений . По данным двух исследований, статины способны замедлить прогрессирование ХОБЛ . Lee и колл. показали, что у пациентов с ХОБЛ на фоне приема статинов наблюдается снижение сывороточного уровня СРБ и повышение физической выносливости .
Антагонисты медиаторов
В формировании воспалительного ответа при ХОБЛ участвуют многие медиаторы , и антагонисты некоторых из них теоретически могут быть использованы для контроля воспаления у пациентов с ХОБЛ. Уже сегодня можно привести несколько примеров использования таких препаратов в пилотных исследованиях.
Фактор некроза опухоли (TNF-α) является универсальным цитокином, принимающим участие в хемотаксисе и активации макрофагов и нейтрофилов. Повышенные уровни TNF-a способствуют развитию апоптоза миоцитов поперечно-полосатых мышц и их атрофии . Rennard и колл. провели многоцентровое РКП, в котором изучали эффективность терапии инфликсимабом - человеческим моноклональным антителом к TNF-a - у пациентов с ХОБЛ . Препарат хорошо переносился пациентами, однако не снижал число обострений и не улучшал качество жизни больных. В данном исследовании была отмечена недостоверная тенденция к повышению числа опухолей и пневмоний на фоне приема инфликсимаба .
Цитокин IL-8 также играет большую роль в воспалительном каскаде, приводя к повышенной миграции и активации нейтрофилов . В единственном на сегодня РКП человеческий моноклональный IgG2 к IL-8 (ABX-IL8) назначали пациентам с ХОБЛ в виде 3 инфузий в течение 3 месяцев . По сравнению с плацебо терапия ABX-IL8 привела к статистически значимому улучшению одышки (по шкале Transitional Dyspnea Index), но не было различий по другим показателям эффективности (функциональные параметры, качество жизни и 6-минутный тест). Была отмечена хорошая переносимость препарата.
Лейкотриен В4 (LTB4), дериват арахидоновой кислоты, является хемоаттрактантом и активатором нейтрофилов . Эффективность ингибитора синтеза лейкотриенов BAYx1005 была изучена в небольшом исследовании II фазы у больных ХОБЛ . Терапия препаратом в течение 14 дней приводила к значительному снижению концентрации LTB4 в мокроте по сравнению с плацебо . Так как подавление синтеза лейкотриенов может быть важным методом влияния на нейтрофильное воспаление, обсуждается вопрос о проведении дальнейших исследований с подобными препаратами при ХОБЛ .
Заключение
Воспаление у «здоровых» курильщиков по составу клеточных элементов, медиаторов и протеаз очень похоже на воспаление у пациентов с ХОБЛ, но менее выражено. Поэтому полагают, что воспаление в дыхательных путях и паренхиме при ХОБЛ представляет собой усиленный хронический воспалительный ответ на ирританты (такие как табачный дым). К числу широко используемых противовоспалительных препаратов при ХОБЛ относятся ИГКС, как правило, в виде комбинаций с ДДБА. Новые перспективы противовоспалительной терапии ХОБЛ связывают с препаратами из класса ингибиторов фосфодиэстеразы-4 (рофлумиласт), с макролидами, статинами и новыми антагонистами медиаторов.
ЛИТЕРАТУРА
1. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO workshop report. Last updated 2011.
2. Celli B.R., MacNee W. ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J 2004; 23: 932-946.
3. Buist A.S., McBurnie M.A., Vollmer W.M. et al. International variation in the prevalence of COPD (the BOLD Study): a population-based prevalence study. Lancet 2007; 370: 741-50.
4. Mannino D.M., Ноmа D.M., Akinbami L. et al. Chronic obstructive pulmonary disease surveillance - United States, 1971-2000. MMWR Surveill Summ 2002; 51: 1-16.
5. Murray C.J., Lopez A.D. Alternative projections of mortality and disability by cause 1990-2020: Global Burden of Disease Study. Lancet 1997; 349: 1498-504.
6. Barnes P.J., Shapiro S.D., Pauwels R.A. Chronic obstructive pulmonary disease: molecular and cellular mechanisms. Eur Respir J 2003; 22: 672-88.
7. HoggJ.C. Pathophysiology of airflow limitation in chronic obstructive pulmonary disease. Lancet 2004; 364: 709-21.
8. Barnes P.J. Chronic obstructive pulmonary disease. N Engl J Med 2000; 343: 269-80.
9. Barnes P.J. Molecular genetics of chronic obstructive pulmonary disease. Thorax 1999; 54: 245-52.
10. Meshi B., Vitalis T.Z., Ionescu D., Elliott W.M., Liu С., Wang X.D. et al. Emphysematous lung destruction by cigarette smoke. The effects of latent adenoviral infection on the lung inflammatory response. Am J Respir Cell Mol Biol 2002; 26: 52-7.
11. Ito K., Barnes PJ., Adcock I.M. Glucocorticoid receptor recruitment of histone deacetylase 2 inhibits interleukin- lb-induced histone H4 acetylation on lysines 8 and 12. Mol Cell Biol 2000; 20: 6891-903.
12. Hogg J.C., Macklem P.T., Thurlbeck W.M. Site and nature of airway obstruction in chronic obstructive lung disease. N Engl J Med 1968; 278: 1355-1360.
13. O’Donnell R.A., Peebles С., Ward J.A. et al. Relationship between peripheral airway dysfunction, airway obstruction, and neutrophilic inflammation in COPD. Thorax 2004; 59: 837-842.
14. Nadel J.A. Role of neutrophil elastase in hypersecretion during COPD exacerbations, and proposed therapies. Chest 2000; 117: Suppl. 2, 386S-389S.
15. Finkelstein R, Ma H.D., Ghezzo H. et al. Morphometry of small airways in smokers and its relationship to emphysema type and hyperresponsiveness. Am J Respir Crit Care Med 1995; 152: 267-276.
16. Frankenberger М., Menzel М., Betz R. et al. Characterization of a population of small macrophages in induced sputum of patients with chronic obstructive pulmonary disease and healthy volunteers. Clin Exp Immunol 2004; 138: 507-516.
17. Saetta М., Mariani М., Panina-Bordignon P. et al. Increased expression of the chemokine receptor CXCR3 and its ligand CXCL10 in peripheral airways of smokers with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2002; 165: 1404-1409.
18. Fairclough L„ Urbanowicz R.A., Corne J., et al. Killer cells in chronic obstructive pulmonary disease. Clin Sci (Lond) 2008; 114: 533-541.
19. Grashoff W.F., Sont J.K., Sterk P.J., et al. Chronic obstructive pulmonary disease: role of bronchiolar mast cells and macrophages. Am J Pathol 1997; 151: 1785-1790.
20. Saetta М., Di Stefano A., Maestrelli P., et al. Airway eosinophilia in chronic bronchitis during exacerbations. Am J Respir Crit Care Med 1994; 150: 1646-1652.
21. Papi A., Bellettato C.M., Braccioni F., et al. Infections and airway inflammation in chronic obstructive pulmonary disease severe exacerbations. Am J Respir Crit Care Med 2006; 173: 1114-1121.
22. Snoeck-Stroband JB, Lapperre TS, Gosman MM, et al. Chronic bronchitis sub-phenotype within COPD: inflammation in sputum and biopsies. Eur Respir J 2008; 31: 70-77.
23. Rutgers SR, Postma DS, ten Hacken NH, Kauffman HF, Der Mark TW, ter GH, et al. Ongoing airway inflammation in patients with COPD who do not currently smoke. Thorax 2000; 55: 12-18.
24. Antoniu S.A. New therapeutic options in the management of COPD - focus on roflumilast. Int J Chron Obstruct Pulmon Dis 2011; 6: 147-155.
25. Yamaya M, Azuma A, Takizawa H. Macrolide effects on the prevention of COPD exacerbations. Eur Respir J 2012; 40:485-494.
26. Young RP, Hopkins R, Eaton ТЕ. Pharmacological actions of statins: potential utility in COPD. Eur Respir Rev 2009; 18: 1-11.
27. Cazzola M, Dahl R. Inhaled combination therapy with long-acting β 2-agonists and corticosteroids in stable COPD. Chest 2004; 126: 220-237.
