Сколько длится инкубационный период при туберкулезе легких с момента заражения? Больной туберкулезом в школе, офисе или дома Возможные осложнения и последствия
Всегда нужно точно знать, какой инкубационный период туберкулеза. Это поможет быстро определить заболевание, если у вас был контакт с больным человеком. Но сначала разберемся, что означает слово туберкулез.
Это инфекционное заболевание, которое некогда было одной из основных причин смерти во всем мире. Микробактерия туберкулеза является причиной недуга. Бактерии, вызывающие болезнь, распространяются через органы дыхания в виде микроскопических капель, которые производит человек с туберкулезом.
При кашле, разговоре или чихании мелкие капли с бактериями попадают в воздух, остаются в нем в течение нескольких часов. Распространяясь от человека к человеку воздушно-капельным путем, бактерия обычно поражает легкие.
Туберкулез - чрезвычайно заразное заболевание, которое передается при кашле и чихании. Почти 1/3 мирового населения инфицирована болезнью, которая убивает почти 3 миллиона людей в год. От туберкулеза гибнет больше людей, чем от любого другого инфекционного заболевания в мире.
У пациентов может наблюдаться бессимптомное или невыраженое протекание болезни. Симптомы заболевания могут быть обнаружены во время простого медосмотра. Они могут включать в себя недомогание, потерю веса и ночную потливость. Большинство пациентов с туберкулезом имеет легочные заболевания. Внелегочные поражения бывают у пациентов с иммунодефицитом.
Симптомы следующие:
- кашель, учащающийся по утрам (иногда с кровохарканьем, кровь в мокроте);
- боль в груди;
- одышкаа;
- ночная потливость.
Туберкулез трудно диагностировать, ведь эти признаки и симптомы наблюдаются и при следующих заболеваниях:
- Пневмония (можете переходить к кавитации и напоминает туберкулез на рентгене грудной клетки).
- Аллергический бронхит (отмечается воспалительными гранулематозными очагами в бронхах).
- Нервная анорексия, сахарный диабет, гипертиреоз (хроническое недомогание, усталость и общее истощение организма).
- Лимфаденопатия (также может быть лимфома).

Туберкулез может поражать разные части тела. Но прежде всего туберкулез - болезнь легких. Однако инфекция может распространяться через кровь (от легких ко всем органам в теле). Это означает, что может развиться заболевание в плевре (оболочка легких), костях, мочевых путях и половых органах, кишечнике и даже в коже. Лимфатические узлы на горле тоже могут инфицироваться. Туберкулезный менингит очень часто развивается у детей. Эта форма заболевания - угрожающее жизни состояние. Вполне возможен летальный исход.
Туберкулез передается в основном воздушно-капельным путем. Заражение происходит после вдыхания туберкулезной бактерии в виде микроскопических капель, которые выпускает человек с туберкулезом. Но передача может осуществиться и механическим путем. Механизм капельного заряжения инфекцией туберкулеза. Капельки очагов заболевания формируются органами дыхания во время кашля, выплевывания, чихания, при разговоре, пении и других дыхательных действиях:
- При кашле производится приблизительно 3500 капель. Когда они рассеиваются в пространстве и выпариваются до крошечных частиц, их называют капли-ядра. Попадая в организм, эти ядра могут оставаться жизнеспособными в течение очень долгого времени.
- Непосредственное введение через кожу. Микобактерии туберкулеза легких могут глубоко проникнуть в тело посредством прямой инокуляции через кожу. Его могут занести врачи или медсестра во время медицинских манипуляций, например, когда берут кровь для анализа или делают укол.

После этого бактерии быстро распространяются через кровь. Если иммунная система здоровая, то инфекция будет оставаться в состоянии покоя, не развиваясь. Она может присутствовать в организме несколько месяцев или даже лет. Однако когда иммунная система ослабнет, она может проявиться.
Туберкулез не передается через предметы домашнего обихода. Например, посуду и другие предметы, используемые пациентами.
Туберкулез начинается с быстрого деления бактерий. В результате инкубационный период при туберкулезе занимает от нескольких месяцев до года. За это время развиваются активные симптомы заболевания. Однако в течение от 2 до 12 недель воздействия бактерий у человека может развиться первичная инфекция в легких. Эта инфекция является асимптотической, т. е. она никак не проявляется.
Рентген грудной клетки в это время показывает отсутствие инфекции в легких. Единственным способом выявления инфекции является туберкулиновая проба, которая ищет антитела против бактерии туберкулеза. Этот тест может успешно подтвердить наличие инфекции, если пациент был в контакте с больными туберкулезом. Как правило, первичной инфекции противостоит иммунная система человека в течение 6-8 недель воздействия на нее бактерий. Это и есть инкубационный период туберкулеза первичного типа.

У взрослых защита немного сильнее. Но люди с ослабленной иммунной системой, дети и пожилые люди не могут защититься от инфекции самостоятельно. В таких случаях лечения нужно искоренить инфекцию полностью. Если инфекцию не лечить в начальной стадии, активные симптомы могут развиваться позже (в течение жизни человека).
У здорового индивида активный туберкулез может развиться и после 10 лет спокойного состояния, в то время как у людей с ослабленной иммунной системой симптомы могут развиться намного быстрее.
Туберкулезные бактерии остаются в состоянии покоя в течение долгого времени. Инфекция наносит свой удар, когда иммунная система организма снижает свои охранные функции. Если инфекция распространяется на другие органы, помимо органов дыхания, потребуется более сложная медицинская помощь.
Необходимо немедленно обратиться к врачу, если возникают симптомы туберкулеза легких. Для того чтобы выявить болезнь, не нужно дожидаться, пока пройдет инкубационный период туберкулеза. Врач проводит физический осмотр, включая проверку отечности лимфатических узлов. Для дальнейшего обследования нужно сделать рентген грудной клетки.
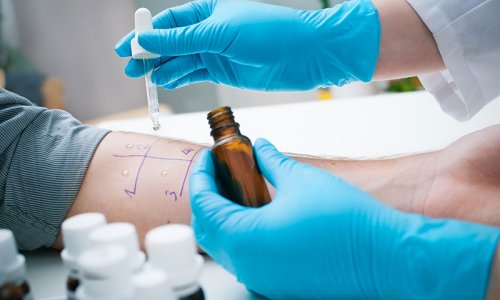
Следующий шаг - медицинский тест. Их всего два - кожная проба и анализ крови.
Кожное тестирование является наиболее распространенным и менее дорогим способом, но оно требует несколько визитов к врачу. Врач или медсестра вводит очень маленький объем белка туберкулеза под кожу. Место прокола может немного чесаться, но важно не поцарапать его. Если пациент сделает это, то результаты теста будут искажены.
Окончательный вердикт известен через 2-3 дня. Болезнь оценивают по отеку. Делают это следующим образом:
- отек от 5 и более миллиметров - признак заражения туберкулезом;
- небольшое покраснение на месте инъекции - норма, которая не является признаком туберкулезной инфекции.
Если многоразовое посещение больницы может быть проблемой, тогда назначают анализ крови. Врач или медсестра берет образец. Его отправляют в лабораторию. Результаты анализа крови обычно бывают готовы в течение 24 часов.
Возможные осложнения и последствия
Невылеченный туберкулез часто приводит к летальному исходу. Даже если лечить это заболевание, то оно может вызвать повреждения легких, затрудняющие дыхание или приводящие к легочной недостаточности.
Болезнь может распространиться на другие органы и повлечь их повреждение.
Можно избежать заболевания туберкулезом легких, если сторониться контактов с больными людьми. Иногда это невозможно. Например, при работе в больнице, доме престарелых. В таких местах большая вероятность заразится туберкулезом легких.
Заражение часто происходит, когда болен кто-то из членов семьи. Это самая опасная открытая форма заболевания. Чтобы не заразиться, необходимо избегать длительных периодов времени в закрытых помещениях с человеком, который болен. Нужно часто проветривать помещение и всегда носить маску.
Есть смысл узнать, сколько длится инкубационный период при туберкулезе, ведь любой человек, оказавшийся в зоне риска, должен быть проверен на наличие заболевания.
Проект Приказа Министерства сельского хозяйства РФ "Об утверждении Ветеринарных правил осуществления профилактических, диагностических, лечебных, ограничительных и иных мероприятий, установления и отмены на территории Российской Федерации карантина и иных ограничений, направленных на предотвращение распространения и ликвидацию очагов туберкулеза"." (подготовлен Минсельхозом России 23.03.2016)
Досье на проект
В целях повышения эффективности борьбы с туберкулезом животных и в соответствии со статьей 2.2 Закона Российской Федерации от 14 мая 1993 г. N 4979-1 "О ветеринарии" (Ведомости Съезда народных депутатов Российской Федерации и Верховного Совета Российской Федерации, 1993, N 24, ст. 857; Собрание законодательства Российской Федерации, 2002, N 1, ст. 2; 2004, N 27, ст. 2711; N 35, ст. 3607; 2005, N 19, ст. 1752; 2006, N 1, ст. 10; N 52, ст. 5498; 2007, N 1, ст. 29; N 30, ст. 3805; 2008, N 24, ст. 2801; 2009, N 1, ст. 17, ст. 21; 2010, N 50, ст. 6614; 2011, N 1, ст. 6; N 30, ст. 4590; 2015, N 29, ст.4339, ст. 4359, ст. 4369) и пунктом 5.2.9 Положения о Министерстве сельского хозяйства Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 12 июня 2008 г. N 450 (Собрание законодательства Российской Федерации, 2008, N 25, ст. 2983; N 32, ст. 3791; N 42, ст. 4825; N 46, ст. 5337; 2009, N 1, ст. 150; N 3, ст. 378; N 6, ст. 738; N 9, ст. 1119, ст. 1121; N 27, ст. 3364; N 33, ст. 4088; 2010, N 4, ст. 394; N 5, ст. 538; N 16, ст. 1917; N 23, ст. 2833; N 26, ст. 3350; N 31, ст. 4251, 4262; N 32, ст. 4330; N 40, ст. 5068; 2011, N 6, ст. 888; N 7, ст. 983; N 12, ст. 1652; N 14, ст. 1935; N 18, ст. 2649; N 22, ст. 3179; N 36, ст. 5154; 2012, N 28, ст. 3900; N 32, ст. 4561; N 37, ст. 5001; 2013, N 10, ст. 1038; N 29, ст. 3969; N 33, ст. 4386; N 45, ст. 5822; 2014, N 4, ст. 382; N 10, ст. 1035; N 12, ст. 1297; N 28, ст. 4068; 2015, N 2, ст. 491; N 11, ст. 1611, N 26, ст. 3900; N 35, ст. 4981; N 38, ст. 5297; N 47, ст. 6603) приказываю:
Утвердить прилагаемые Ветеринарные правила осуществления профилактических, диагностических, ограничительных и иных мероприятий, установления и отмены карантина и иных ограничений, направленных на предотвращение распространения и ликвидацию очагов туберкулеза животных.
| Министр | А.Н. Ткачев |
Приложение
к приказу Минсельхоза России
от N
Ветеринарные правила осуществления профилактических, диагностических, ограничительных и иных мероприятий, установления и отмены карантина и иных ограничений, направленных на предотвращение распространения и ликвидацию очагов туберкулеза животных
1. Область применения
Настоящие Ветеринарные правила обязательны для выполнения на всей территории Российской Федерации государственными органами, предприятиями и иными хозяйственными субъектами, учреждениями, организациями, общественными объединениями, независимо от их подчинения и форм собственности, должностными лицами и гражданами. Правила определяют порядок проведения мероприятий по профилактике, диагностике и ликвидации туберкулеза животных.
2. Общие положения
2.1. Туберкулез - инфекционная, хронически протекающая болезнь животных и человека, характеризующаяся поражением органов и тканей с образованием в них туберкулов.
Возбудитель - бактерии рода Mycobacterium, в который входят более 38 самостоятельных видов. Болезнь у животных вызывают микобактерии туберкулеза бычьего (M. bovis), человеческого (M. tuberculosis) и птичьего (M. avium) видов.
Микобактерии туберкулеза бычьего вида наиболее патогенны для крупного рогатого скота, хотя к ним восприимчивы все млекопитающие животные и человек.
К возбудителю туберкулеза человеческого вида восприимчивы, кроме человека, свиньи, кошки, собаки, крупный рогатый скот, мелкий рогатый скот и попугаи.
Микобактерии туберкулеза птичьего вида являются возбудителем туберкулеза домашних и диких птиц. Могут вызвать туберкулезоподобные патологические изменения у свиней, а у крупного рогатого скота кратковременную сенсибилизацию к туберкулину.
Отдельные виды атипичных (нетуберкулезных) микобактерий или их ассоциации иногда обуславливают сенсибилизацию крупного рогатого скота, свиней и птиц к туберкулинам, а в отдельных случаях вызывают у свиней патологические изменения лимфатических узлов.
2.2. В зависимости от эпизоотического состояния поголовья животных, фермы, хозяйства, населенные пункты и административные территории (районы, области, края и республики) подразделяются на благополучные и неблагополучные по туберкулезу.
2.3. Благополучными по туберкулезу считаются: стада, фермы, хозяйства, населенные пункты, районы, области, края и республики, в которых при плановых диагностических исследованиях на туберкулез не выявляются реагирующие на туберкулин животные и при хозяйственном убое не обнаруживают характерных для туберкулеза патологоанатомических изменений.
Благополучные по туберкулезу хозяйства подразделяются на:
Благополучные пункты, в которых при плановых аллергических исследованиях не выявляются реагирующие на туберкулин животные;
Благополучные пункты, в которых при плановых диагностических исследованиях поголовья выявляются неспецифические реакции на туберкулин.
2.4. К неблагополучным пунктам относят хозяйства и хозяйственно обособленные их части (фермы, бригады, отделения), населенные пункты, в которых выявлены, больные туберкулезом животные, а районы, области, края и республики - при наличии в них хозяйств, населенных пунктов, неблагополучных по данной болезни животных того или иного вида. Продолжительность неблагополучия хозяйств и населенных пунктов определяется сроком действия ограничений по туберкулезу, введенных главами администраций районов.
Неблагополучные по туберкулезу хозяйства подразделяют на:
Неблагополучные, где установлено зараженность поголовья животных микобактериями туберкулеза бычьего или человеческого видов;
Неблагополучные хозяйства со смешанной микобактериальной инфекцией, где установлено заражение поголовья животных микобактериями туберкулеза бычьего или человеческого видов, а также сенсибилизация животных микобактериями туберкулеза птичьего вида или атипичными микобактериями. Неблагополучными по туберкулезу хозяйствами со смешанной микобактериальной инфекцией следует считать только хозяйства, оздоравливаемые методом систематических диагностических исследований, где при последних 3-х кратных исследованиях на туберкулез, с убоем всех реагирующих на туберкулин животных, туберкулез не подтверждался патологоанатомическими и лабораторными исследованиями, а реагирующие животные продолжают выделяться при очередных исследованиях на туберкулез.
2.5. Ветеринарные и медицинские организации обязаны взаимно представлять информацию о случаях заболеваний туберкулезом животных и людей, связанных с обслуживанием животных или работающих на мясо- и молокоперерабатывающих предприятиях.
При выявлении в животноводческом хозяйстве, населенном пункте случаев заболевания туберкулезом, ветеринарные работники проводят эпизоотологическое, а медицинские - эпидемиологическое обследования с целью установления источника и путей заражения. Одновременно исследуют на туберкулез животных и при установлении заболевания организуют мероприятия по ликвидации очага инфекции.
3. Профилактические мероприятия
3.1. В целях предотвращения возникновения и распространения туберкулеза в благополучных хозяйствах (фермах), населенных пунктах, районах, областях, краях и республиках планомерно осуществляют комплекс профилактических мер, направленных на создание высокой ветеринарно-санитарной культуры на фермах, недопущение заноса возбудителя туберкулеза в стада животных и обеспечение их благополучия. Устанавливают постоянный ветеринарный надзор за состоянием поголовья, перегруппировками, поступлением и выбытием скота, выполнением на фермах ветеринарно-санитарных правил.
3.2. Для предотвращения заболевания животных туберкулезом в благополучных хозяйствах (на фермах) и в населенных пунктах руководители хозяйств и граждане - владельцы животных в соответствии с Законом Российской Федерации "О ветеринарии" обязаны выполнять ряд правил.
3.2.1. Не допускают ввод животных из других хозяйств и населенных пунктов, а также перемещения животных внутри хозяйства без разрешения ветеринарных специалистов. Запрещается завоз животных из неблагополучных по туберкулезу хозяйств в благополучные населенные пункты, фермы и т.д.
Благополучие поступающих животных подтверждается ветеринарным свидетельством или справкой ветеринарной службы (при поступлении животных из хозяйств того же административного района) с отметкой в них даты, метода и результатов исследования на туберкулез перед выводом животных из хозяйств-поставщиков.
3.2.2. Всех поступающих в хозяйство животных содержат на карантине в течение 30 дней. В этот период животные подлежат исследованию на туберкулез аллергическим методом. В общее стадо их вводят только после установления благополучия всего поголовья по туберкулезу, при получении у каждого из них отрицательных результатов аллергического исследования и с разрешения ветеринарного врача, обслуживающего хозяйство, населенный пункт.
3.2.3. Для продажи или перевода животных в другие хозяйства при межхозяйственном обмене для племенных и производственных целей крупный рогатый скот, буйволов и верблюдов разрешается отбирать только в хозяйствах, благополучных по туберкулезу не менее четырех лет, свиней - не менее года. Отобранных животных до вывода отделяют от других животных хозяйства, ставят на месячный профилактический карантин и исследуют на туберкулез аллергическим методом. Разрешается вывод только не реагирующих на туберкулин животных в течении 30 дней после исследования.
3.2.4. Не допускают контакта животных со скотом неблагополучных по туберкулезу хозяйств (ферм) и населенных пунктов, не разрешают обслуживающему животных персоналу посещать неблагополучные по туберкулезу фермы (скотные дворы).
3.2.5. По требованию ветеринарных специалистов, обслуживающих хозяйство (населенный пункт), предъявляют животных для осмотра, диагностических исследований, выделяя для этих целей рабочих, а также создают необходимые условия для проведения ветеринарных мероприятий.
3.2.6. Не допускают к обслуживанию животных лиц, не прошедших медицинского обследования и больных туберкулезом.
3.2.7. После окончания карантина, проводят дезинфекцию и дератизацию помещений, где содержался завозимый скот.
4. Диагностические мероприятия
4.1. Для своевременного выявления заболевания животных туберкулезом в благополучных хозяйствах и населенных пунктах в плановом порядке проводят профилактические диагностические исследования животных.
Планы диагностических исследований ежегодно утверждают соответственно областные (краевые), республиканские (в республиках, не имеющих областного деления) ветеринарные органы.
4.2. В целях контроля благополучия поголовья скота руководители хозяйств, владельцы животных и ветеринарные специалисты обязаны обеспечить ежегодное проведение во всех хозяйствах и населенных пунктах плановых поголовных туберкулинизаций животных:
Коров и быков- производителей - два раза в год: весной, перед выгоном на пастбище, и осенью, перед постановкой на зимнее содержаниен, а молодняка крупного рогатого скота (начиная с 2-месячного возраста) и скота откормочных групп - один раз в год;
Лошадей, мулов, ослов, буйволов, верблюдов, овец и коз - в зависимости от эпизоотической обстановки;
Всех взрослых свиноматок, а также молодняка после отъема во всех племенных хозяйствах - один раз в год, а на остальных свинофермах - в зависимости от эпизоотической обстановки;
Взрослой птицы (старше двух лет) исходных линий и прародительских стад на племенных заводах и селекционно-племенных птицеводческих станциях - один раз в год.
4.3. Животных, принадлежащих гражданам, проживающих на территории хозяйств или отдельных населенных пунктах, исследуют на туберкулез одновременно с проведением этой работы на фермах.
5. Эпизоотологический контроль и постановка диагноза на туберкулез у разных видов животных
5.1. Эпизоотологический контроль осуществляют ветеринарные специалисты хозяйств, государственной ветеринарной службы, ветлабораторий и специалисты мясоперерабатывающих предприятий на основании:
Показателей послеубойной экспертизы на мясоперерабатывающих предприятиях;
Данных экспертизы при внутрихозяйственном убое и вскрытиях трупов животных;
Результатов плановых аллергических исследований на туберкулез;
Результатов диагностического убоя реагирующих на туберкулин животных;
Результатов лабораторного исследования патологического материала от реагирующих на туберкулин животных;
Данных медицинского обследования обслуживающего персонала.
5.2. При диагностике туберкулеза у животных используют эпизоотологический, клинический, патологоанатомический, гистологический, бактериологический, аллергический и молекулярно-генетический методы исследования в соответствии наставлениям по их применению.
Основным и обязательным методом исследования на туберкулез у крупного рогатого скота, буйволов, верблюдов и птицы является внутрикожная туберкулиновая проба, у овец, коз и пушных зверей - пальпебральная проба, у лошадей - глазная проба. При контрольном диагностическом убое проводятся патологоанатомические и бактериологические исследования лимфатических узлов, внутренних органов и тканей животных.
5.2.1. В благополучных хозяйствах, где при плановых аллергических исследованиях не выявляют реагирующих на туберкулин животных, исследования крупного рогатого скота проводят 2 раза в год внутрикожной туберкулиновой пробой.
5.2.2. В благополучных хозяйствах, где при плановых исследованиях выявляют реагирующих на туберкулин животных, в целях отбора животных для диагностического убоя используют дополнительные методы диагностики туберкулеза крупного рогатого скота: пальпебральную туберкулиновую пробу, симультанную пробу с ППД туберкулином для млекопитающих и КАМ или с ППД туберкулином для млекопитающих и ППД туберкулином для птиц или переисследование реагирующих внутрикожной пробой с половинной дозой туберкулина.
5.2.3. В населенных пунктах, в личных хозяйствах граждан животных исследуют внутрикожной туберкулиновой пробой. При выявлении реагирующих животных, их переисследуют пальпебральной туберкулиновой пробой, симультанной пробой с ППД туберкулином для млекопитающих и ППД туберкулином для птиц или внутрикожной пробой с половинной дозой туберкулина.
5.2.4. Коров (нетелей), буйволиц и верблюдиц исследуют на туберкулез аллергическим методом, независимо от периода беременности. Молодняк крупного рогатого скота исследуют с двухмесячного возраста. Овец, коз, свиней, кобылиц и ослиц исследуют через 1-2 месяца после родов. Оленей (маралов) - с ноября по февраль. Взрослую птицу исследуют перед яйцекладкой.
5.3. Бактериологическому исследованию (включая постановку биологической пробы) подвергают биоматериал от всех видов убитых животных при наличии у них признаков, вызывающих подозрение на туберкулез.
Срок бактериологического (биологического) исследования на туберкулез не должен превышать шесть месяцев.
5.4.Диагноз на туберкулез считается установленным в следующих случаях:
5.4.1. У млекопитающих животных (за исключением свиней):
При обнаружении на вскрытии изменений, характерных для туберкулеза;
При отсутствии видимых изменений или возникших затруднениях в определении характера изменений - при положительных результатах бактериологических исследований и ПЦР;
При выявлении бактериологическим исследованием возбудителя бычьего или человеческого видов;
При положительных результатах биологической пробы на лабораторных животных.
5.4.2. У свиней:
При выявлении бактериологическим исследованием возбудителя туберкулеза бычьего или человеческого видов и положительных результатах ПЦР.
5.4.3. У птиц:
При обнаружении на вскрытии характерных изменений с подтверждением диагноза бактериоскопическим методом исследования;
При отсутствии видимых изменений или возникших затруднениях в определении характера изменения - при положительных результатах ПЦР
При выделении культуры микобактерии птичьего вида (от попугаев - птичьего или человеческого видов).
5.5. В благополучных по туберкулезу хозяйствах крупного рогатого скота реагирующих на туберкулин животных считают подозреваемыми в заражении возбудителем туберкулеза до установления диагноза;
При выявлении в таких хозяйствах реагирующих на туберкулин животных при плановых аллергических исследованиях поступают следующим образом:
Реагирующих животных дополнительно исследуют пальпебральной туберкулиновой пробой. При этом туберкулин вводят в день учета реакции на внутрикожную пробу. Животных, реагирующих на пальпебральную пробу, подвергают комиссионному диагностическому убою. При обнаружении хотя бы у одного из убитых животных характерных для туберкулеза патологических изменений, диагноз считают установленным;
Если характерные для туберкулеза изменения не обнаружены, отбирают пробы биоматериала для бактериологического (с постановкой биопробы) исследования. При выделении из биоматериала микобактерий туберкулеза бычьего или человеческого видов или положительной биологической пробе диагноз также считают установленным.
Если при патологоанатомических и бактериологических исследованиях биоматериала от реагирующих на туберкулин животных туберкулез не установлен, диагностические исследования проводят одним из следующих методов (а и б):
а) через 30 дней стадо, где выявляются реагирующие на туберкулин животные, переисследуют симультанной пробой (в том числе ранее реагирующих животных) с применением ППД для млекопитающих и КАМ или ППД для птиц. Если в данном стаде (ферме) при исследовании не выявлено животных, реагирующих на туберкулин для млекопитающих, или у реагирующих на этот препарат утолщение кожной складки во всех случаях выражено в большей степени на КАМ или туберкулин для птиц, стадо считают благополучным по туберкулезу.
При выявлении животных с большим увеличением кожной складки на туберкулин для млекопитающих, чем на КАМ или туберкулин для птиц, этих животных подвергают диагностическому убою. При отсутствии характерных для туберкулеза изменений и отрицательных результатах бактериологического (включая биопробу) исследования, стадо считают благополучным по туберкулезу;
б) через 30 дней реагирующих на туберкулин животных переисследуют половинной дозой ППД туберкулина для млекопитающих. Реагирующих животных на повторное введение уменьшенной дозы туберкулина подвергают диагностическому убою с последующим патологоанатомическим и бактериологическим исследованием биоматериала. При отрицательных результатах исследований стадо считают благополучным по туберкулезу.
Дальнейший контроль эпизоотического состояния благополучных по туберкулезу хозяйств, (стад), в которых при профилактических аллергических исследованиях выявляется реагирующий на туберкулин крупный рогатый скот, проводят согласно п.6.5 (подпункты а или б). При этом дополнительно учитывают результаты ветеринарно-санитарной экспертизы при убое животных на мясоперерабатывающих предприятиях и убойных пунктах хозяйств.
5.5.1. Ветврачи, обслуживающие хозяйства, обязаны иметь информацию о результатах убоя по каждой партии животных, сданной на мясокомбинат.
5.5.2. Ветслужба мясокомбината обеспечивает убой скота каждого владельца отдельной партией; обеспечивает ветсанэкспертизу на туберкулез в полном соответствии с правилами ветсаносмотра убойных животных и ветсанэкспертизы мяса и мясных продуктов.
5.5.3. При обнаружении в органах и тканях убитых на мясо животных из благополучных хозяйств патологических изменений, свойственных туберкулезу, туши дополнительно биркуют и помещают в санитарную камеру для комиссионного осмотра с участием представителя ветстанции района (города), откуда поступили животные.
Ветеринарные органы обязаны в 2-недельный срок организовать проверку на туберкулез всего поголовья скота в хозяйстве, населенном пункте, из которого поступил для убоя скот, и принять меры по установлению или исключению туберкулеза.
5.6. При выявлении в благополучном хозяйстве реагирующих на туберкулин свиней или овец (коз) отбирают 3-5 животных с наиболее выраженными реакциями и подвергают диагностическому убою.
Независимо от характера патологоанатомических изменений (наличия или отсутствия), отбирают биоматериал для бактериологического исследования. При выделении из биоматериала культуры возбудителя туберкулеза бычьего или человеческого видов или положительного результата биологической пробы диагноз на туберкулез считают установленным. Если установлено заражение животных микобактериями комплекса авиум-интрацеллюларе или другими атипичными микобактериями, поголовье считают благополучным по туберкулезу.
5.7. Если в хозяйстве у убитой на мясо или павшей, а также у реагировавшей на туберкулин убитой птицы обнаруживают туберкулезоподобные изменения органов и тканей, отбирают материал для бактериологического исследования. При положительном результате бактериоскопии и ПЦР на M.avium диагноз на туберкулез считают установленным.
5.8. У животных других видов, диагноз на туберкулез устанавливают на основании результатов патологоанатомических и бактериологических исследований.
6. Мероприятия по оздоровлению хозяйств, неблагополучных по туберкулезу крупного рогатого скота
6.1. В неблагополучных хозяйствах реагирующих на туберкулин животных считают зараженными туберкулезом независимо от наличия или отсутствия специфичных для туберкулеза изменений органов и тканей и результатов бактериологического исследования биоматериала.
6.2. Хозяйства (фермы, отделения, птичники, населенные пункты, отдельные стада и т.д.), в которых установлено заболевание животных туберкулезом, по представлению главного государственного ветеринарного инспектора района (города) решением местной администрации объявляют неблагополучным по туберкулезу и вводят в них комплекс ограничений, препятствующих распространению болезни. Одновременно разрабатывают и утверждают план оздоровления неблагополучных хозяйств (ферм, стад).
6.3. В плане оздоровительных мероприятий отражают эпизоотическое состояние хозяйства или населенного пункта (степень распространенности болезни, наличие больных животных и т.д.), предусматривают объемы и сроки проведения хозяйственных, специальных ветеринарных, противоэпидемических и других мероприятий, определяют методы и сроки оздоровления неблагополучных стад, назначают ответственных за проведение отдельных видов работ.
6.4. По условиям ограничений запрещается:
Ввод вновь поступивших животных на неблагополучные фермы, неблагополучные стада;
Перегруппировка стад без разрешения ветеринарного специалиста, обслуживающего хозяйство (населенный пункт);
Содержание больных туберкулезом животных в стадах и в общих животноводческих помещениях, а также создание временных и постоянных пунктов концентрации и ферм-изоляторов для передержки таких животных в хозяйстве. Животных, реагирующих на туберкулин, изолируют от условно здорового поголовья, таврят буквой "Т" и в течение 15 дней сдают на убой независимо от племенной и производственной ценности.
6.4.1. Запрещается использовать больных туберкулезом животных и полученного от них приплода для воспроизводства стада.
6.4.2. Не допускается вывоз сырого молока, полученного от коров неблагополучного по туберкулезу стада (фермы), для продажи на рынках, поставки в пункты общественного питания, лечебно-профилактические, детские и школьные учреждения.
Молоко от реагирующих на туберкулин (больных) коров до сдачи на убой обеззараживают кипячением и утилизируют.
Молоко (сливки) от не реагирующих коров неблагополучного стада (фермы) обеззараживают непосредственно в хозяйстве путем пастеризации при температуре 90°С в течение 5 минут или при 850С в течение 30 минут, а при отсутствии пастеризаторов - кипячением. После обеззараживания молоко вывозят на молокозавод или используют внутри хозяйства.
На молокозаводе цистерны или бидоны после слива молока подлежат промывке и дезинфекции в установленном порядке.
Молоко и обрат (в том числе поступающий с молочного завода), предназначенные в корм животным, подлежат пастеризации.
Молочным заводам (маслозаводам) разрешается отпускать хозяйствам обрат после повторного обеззараживания путем пастеризации при указанных выше режимах или термической обработки острым паром.
6.4.3. Убой животных в неблагополучном по туберкулезу хозяйстве (ферме) проводят на оборудованной площадке (пункте) под контролем ветеринарного врача с соблюдением рабочими мер личной профилактики и выполнением требований, обеспечивающих недопущение разноса возбудителя инфекции. На мясоперерабатывающих предприятиях убой больных туберкулезом животных проводят на санитарных бойнях.
6.4.4. Использование для здоровых животных пастбищных участков, на которых выпасали неблагополучные по туберкулезу стада, разрешается через два месяца в летнее время в южных районах и через четыре месяца - в остальных районах страны.
Использование непроточных водоемов для водопоя здорового скота разрешается через четыре месяца после прекращения поения из них больных туберкулезом животных.
6.4.5. Обязательно проведение текущей дезинфекции помещений, загонов, выгульных площадок, оборудования, инвентаря и других объектов, а также дезинсекции и дератизации. Навоз обеззараживают биологическим, химическим и физическим способами.
6.5. Оздоровление неблагополучных по туберкулезу общественных стад крупного рогатого скота.
6.5.1. Неблагополучными считаются хозяйства и их обособленные части (фермы, бригады, отделения), а также населенные пункты, в которых выявлены больные туберкулезом животные, . Административные районы признают неблагополучными при наличии на их территории хозяйств или населенных пунктов, неблагополучных по туберкулезу.
Продолжительность неблагополучия определяется сроком действия ограничений, введенных администрацией.
6.5.2. Степень неблагополучия общественных стад крупного рогатого скота определяется с учетом распространенности болезни: ограниченная - при выявлении внутрикожной туберкулиновой пробой до 25% реагирующих животных от их наличия в стаде (на ферме); значительная - при выявлении более 25% реагирующих животных.
6.5.3. Оздоровление неблагополучных по туберкулезу стад крупного рогатого скота проводят следующими методами:
а) систематические диагностические исследования с выделением и убоем реагирующих на туберкулин животных;
б) полная единовременная замена всего поголовья неблагополучного стада (фермы) здоровыми животными.
В обоих случаях обязательно осуществление комплекса организационно - хозяйственных и ветеринарно-санитарных мероприятий, предусмотренных настоящими Правилами.
6.5.4. Метод полной единовременной замены поголовья применяют при значительной распространенности болезни в стаде (более 25% поголовья).
В этом случае после наложения ограничений:
Прекращают аллергические исследования скота на туберкулез;
Не проводят осеменения коров и телок;
Все получаемое молоко пастеризуют при 85°С в течении 30 мин. или при 90°С в течении 5 мин., или кипячению и используют для выпойки откормочным телятам или отправляют на молокоперерабатывающее предприятие;
В течение 6 месяцев все поголовье неблагополучного стада вместе с молодняком сдают на убой.
После освобождения помещений от скота проводят трехкратную дезинфекцию с интервалом 10 дней 3%-ными растворами формальдегида и каустической соды;
Во всех освободившихся коровниках, телятниках, родильно-профилакторных отделениях, цехах очищают полы, проходы и стены от навоза, остатков корма, демонтируют транспортеры для механического удаления навоза;
Снимают деревянные полы и сжигают;
Снимают на 15-20 см подпольный грунт, смешивают с хлорной известью, вывозят его за пределы фермы и закапывают на глубину не менее 1 м.;
Очищают от мусора и навоза территорию ферм, выгульные и летние доильные площадки и проводят дезинфекцию;
Навоз вывозят за пределы фермы в специально отведенное место, складируют в бурты шириной 3 метра и высотой 2 метра, закрывают землей и огораживают. Используют навоз не ранее 2 лет после закладки в бурты;
В животноводческих помещениях проводят ремонт, землю посыпают хлорной известью, настилают новые полы, монтируют навозные транспортеры и другое оборудование;
Всю непригодную для использования одежду, обувь, малоценный инвентарь и мусор сжигают;
После проведения заключительной дезинфекции помещений и территории фермы проводят контроль качества дезинфекции и при его отрицательном результате ограничения по туберкулезу снимают.
6.5.5. При заболевании туберкулезом менее 25% поголовья стада, оздоровление проводят методом систематических исследований с убоем реагирующих животных:
Всех животных с 2-месячного возраста каждые 45-60 дней исследуют внутрикожной туберкулиновой пробой. Реагирующих животных таврят буквой "Т", изолируют и в течение 15 дней сдают на убой.
Одновременно исследуют на туберкулез имеющихся в хозяйстве животных других видов. Реагирующих на туберкулин продуктивных животных сдают на убой, непродуктивных - уничтожают.
6.5.6. При получении двух подряд отрицательных результатов аллергических исследования стадо ставят на 6-месячное контрольное наблюдение, в период которого проводят два исследования с интервалом в 3 месяца. При получении отрицательных результатов контрольных исследований и проведении комплекса ветеринарно-санитарных мероприятий ферму (стадо) объявляют благополучной по туберкулезу.
6.5.7. Если при контрольном исследовании выделяются реагирующие на туберкулин животные, их подвергают диагностическому убою. При обнаружении патологических изменений, свойственных туберкулезу, проводят дальнейшие оздоровительные мероприятия. При отсутствии изменений, свойственных туберкулезу, отбирают биоматериал и проводят бактериологические исследования (включая биопробу), а стадо исследуют аллергической пробой через 3 месяца.
При получении в 3-х месячном контроле отрицательных результатов аллергических, патологоанатомических и бактериологических исследований проводят второй контроль по изложенной в п. 7.5.7. схеме.
При отрицательных результатах двух комплексных контрольных исследований ферму (стадо) признают благополучной по туберкулезу.
В случае подтверждения туберкулеза на любом этапе контрольных исследований оздоровительные мероприятия продолжают.
В стадах, оздоровленных методом систематических аллергических исследований проводят также следующие мероприятия:
Телят, родившихся от больных коров, сдают на убой вместе с матерями;
Телок, родившихся от не реагирующих коров оздоравливаемого стада (до постановки на контрольное наблюдение), содержат изолированной группой, ставят на откорм и затем сдают на убой;
Молодняк, полученный в период контрольного наблюдения, выращивают в условиях изоляции и после снятия с хозяйства ограничений используют в обычном порядке.
6.5.8. Перед снятием ограничений проводят комплекс ветеринарно-санитарных мероприятий.
6.6. Оздоровление неблагополучных по туберкулезу хозяйств со смешанной микобактериальной инфекцией.
В случаях, когда в неблагополучных по туберкулезу оздоравливаемых хозяйствах у реагировавших на туберкулин животных наличие туберкулеза не подтверждается неоднократно проведенными патологоанатомическими и лабораторными исследованиями на туберкулез, а при лабораторном исследовании патматериала убитых реагирующих животных выделяются атипичные микобактерии, дальнейшие исследования проводят:
Симультанной туберкулиновой пробой с применением ППД для млекопитающих и КАМ или ППД для птиц;
Проводят выборочный диагностический убой наиболее характерно реагирующих на ППД для млекопитающих животных с обязательными патологоанатомическими и лабораторными исследованиями патматериала от убитых животных - до получения 3-х кратных отрицательных результатов лабораторных исследований;
При получении 3-х кратных отрицательных результатов лабораторных исследований, оздоравливаемое стадо следует считать благополучным по туберкулезу (при наличии реагирующих на туберкулин животных);
Дальнейшие исследование на туберкулез и контроль за благополучием хозяйства следует проводить так же как и в благополучных по туберкулезу хозяйствах, где установлена сенсибилизация животных микобактериями птичьего вида и атипичными микобактериями.
7. Оздоровительные мероприятия в хозяйствах, неблагополучных по туберкулезу свиней, овец, коз, пушных зверей и птицы
7.1. При установлении в свиноводческих хозяйствах туберкулеза у свиней (бычий или человеческий вид возбудителя) всех реагирующих на туберкулин свиней, в том числе супоросных свиноматок, хряков, откормочное поголовье сдают на убой. По завершении опоросов и откорма молодняка сдают на убой всех животных фермы - не позже 6 месяцев с момента постановки диагноза на туберкулез.
После проведения комплекса ветеринарно-санитарных мероприятий с фермы снимают ограничения.
7.2. При установлении туберкулеза у лошадей, овец и коз:
Всех реагирующих животных убивают;
Остальное поголовье исследуют: лошадей - офтальмопробой, а овец и коз - пальпебральной туберкулиновой пробой в нижнее веко каждые 45-60 дней до получения однократного отрицательного результата, после чего животных соответствующей группы признают здоровыми.
7.3. при установлении туберкулеза у пушных зверей:
Их подвергают клиническому осмотру, больных самок вместе с приплодом изолируют. Шкурки используют без ограничений;
Звероводческое хозяйство считается оздоровленным, если в течение сезона от щенения до убоя у павших животных и убитых зверей не находят характерных для туберкулеза изменений органов и тканей;
Ограничения с хозяйства снимают после проведения ветеринарно-санитарных мероприятий.
7.4. В птицеводческих хозяйствах при установлении туберкулеза всю птицу неблагополучного птичника (цеха) сдают на убой, проводят соответствующие ветеринарно-санитарные мероприятия и после снятия ограничений формируют новое стадо из здоровых животных. Яйца от птиц неблагополучного птичника (цеха) в инкубацию не допускают и используют в хлебопекарнях и кондитерских предприятиях.
8. Оздоровительные мероприятия в личных хозяйствах граждан
8.1. При плановых аллергических исследованиях в случае выявления реагирующих на туберкулин животных в личных хозяйствах граждан, реагирующих животных дополнительно исследуют пальпебральной туберкулиновой пробой. При этом, туберкулин вводят в день учета реакции на внутрикожную пробу. При положительной реакции и на пальпебральную пробу животное признают больным туберкулезом и сдают на убой. При отрицательной реакции животное повторно исследуют через 30 дней симультанной пробой с ППД туберкулином для млекопитающих и КАМ или с ППД туберкулином для птиц или внутрикожной пробой с половинной дозой ППД для млекопитающих.
В случаях, когда при повторном исследовании симультанной туберкулиновой пробой реакция на туберкулин выпадает или интенсивность реакции больше на КАМ или ППД для птиц, или при исследовании половинной дозой реакция выпадает, животное признают здоровым.
8.2. При выявлении в личных подворьях граждан случаев заболевания крупного рогатого скота туберкулезом, проводится эпизотолого-эпидемиологическое обследование населенного пункта с целью выявления источника и путей заражения животных, исследуют на туберкулез животных всех видов, находящихся в подворье. Реагирующих на туберкулин продуктивных животных сдают на убой, непродуктивных (собаки, кошки и др.) уничтожают.
8.3. В животноводческом помещении очищают пол, проход и стены от навоза, остатков корма, затем деревянный пол снимают и на 10-15 см. подпольный грунт и, вывозят его на специально отведенное место и вместе с навозов складируют в бурт, закрывают землей, огораживают.
Использование навоза и подпольного грунта возможно не ранее, чем через 2 года после закладки в бурт. Мусор с прилегающей к помещению двора территории сжигают. Животноводческое помещение ремонтируют, настилают полы и проводят дезинфекцию. После завершения ветеринарно-санитарных мероприятий с личного подворья граждан снимают ограничения.
8.4. Если крупный рогатый скот находится в стаде животных граждан населенного пункта, все поголовье животных этого стада исследуют на туберкулез и при отсутствии реагирующих животных и новых случаев заболевания стадо считают благополучным по туберкулезу.
9. Ветеринарно-санитарная экспертиза
9.1. Больных туберкулезом животных сдают на мясоперерабатывающие предприятия или на убойные пункты и подвергают убою.
9.2. Больных туберкулезом животных разрешается перевозить на мясоперерабатывающие предприятия железнодорожным, водным и автомобильным транспортом согласно ветеринарно-санитарным требованиям.
В ветеринарном свидетельстве или ветеринарной справке, выданным на указанный вид транспорта должно быть отмечено, что животные являются больными туберкулезом (реагируют на туберкулин).
Убой этих животных проводят на убойном пункте или на санитарной бойне, при ее отсутствии - на общем конвейере после завершения убоя здоровых животных и удаления из цеха всех полученных от них продуктов.
После убоя больных туберкулезом животных помещение, технологическое оборудование и инвентарь подвергают уборке и дезинфекции.
9.3. Санитарную оценку мяса и других продуктов убоя проводят согласно правилам ветеринарного осмотра убойных животных и ветеринарно-санитарной экспертизы мяса и мясных продуктов.
9.4. Тощие туши от всех видов животных, при обнаружении в них любой формы поражения туберкулезом органов или лимфатических узлов утилизируется. Туши независимо от состояния упитанности, головы, внутренние органы (в том числе и кишечник) при генерализованном туберкулезном процессе, то есть когда одновременно поражены грудные и брюшные органы с региональными лимфатическими узлами или мышечной тканью, также направляют на утилизацию.
9.5. Туши нормальной упитанности (кроме туш свиней) при наличии туберкулезного поражения в лимфатических узлах, в одном из внутренних органов или других тканях (в том числе "жемчужница"), а также непораженные органы направляют на выработку мясных хлебов, консервов или проварку. Внутренний жир перетапливают, пораженные туберкулезом органы и ткани, независимо от формы поражения, направляют на утилизацию.
9.6. Если при убое животных, реагирующих на туберкулин, туберкулезные поражения в лимфоузлах, тканях и органах не обнаруживают, туши и другие продукты убоя выпускают без ограничения.
9.7. При обнаружении в свиных тушах туберкулезоподобных поражений в виде обызвествленных очагов только в подчелюстных лимфоузлах, последние удаляют, голову вместе с языком направляют на проварку, а тушу, внутренние органы и кишечник направляют на промышленную переработку.
При туберкулезном поражении только брыжеечных лимфатических узлов направляют на утилизацию кишечник, а тушу и остальные внутренние органы направляют на промышленную переработку.
При обнаружении в подчелюстных или брыжеечных узлах поражений в виде казеозных, не обызвествленных очагов или туберкулезных поражений одновременно и в подчелюстных, и в брыжеечных узлах последние удаляют, кишечник направляют на утилизацию, а тушу и остальные органы - на выработку мясных хлебов, консервов или проварку.
9.8. При обнаружении у птиц генерализованной формы туберкулеза или истощения с поражением одного и более органов, тушки и внутренние органы утилизируют. При отсутствии истощения и поражении только одного органа внутренние органы утилизируют, а тушки разрубают на половинки и проваривают в течение 1,5 часов или направляют на изготовление консервов.
10. Охрана людей от заражения
10.1. Все работники непосредственно обслуживающие животных как благополучных, так и неблагополучных по туберкулезу хозяйств (ферм), должны строго соблюдать правила личной гигиены, с которыми их обязаны ознакомить медицинские и ветеринарные специалисты.
10.2. Руководители хозяйств, сельскохозяйственных предприятий и организаций обязаны:
Обеспечить своевременное прохождение животноводами медицинских обследований на туберкулез и другие болезни;
Не допускать к обслуживанию животных лиц, не прошедших медицинское обследование;
Обеспечить всех работников животноводства санитарной и специальной одеждой и обувью. В каждом животноводческом помещении должны быть умывальники, мыло, полотенца и аптечки первой помощи, а также оборудованное помещение для стирки и хранения спецодежды и специальной обуви.
10.3. На каждой ферме должен быть заведен специальный журнал для записей в нем указаний и предложений медицинских и ветеринарных специалистов.
Обзор документа
Представлен проект Ветеринарных правил проведения профилактических, диагностических, ограничительных и иных мероприятий, установления и отмены карантина и иных ограничений, направленных на предотвращение распространения и ликвидацию очагов туберкулеза животных.
Прописываются оздоровительные мероприятия. Закрепляется порядок диагностики заболевания. Предусматривается эпизоотологический контроль.
Предложено урегулировать вопросы проведения ветеринарно-санитарной экспертизы.
Непосредственной целью санитарной профилактики туберкулёза является предупреждение инфицирования МВТ здоровых людей и создание условий, при которых их контакт с источником туберкулезной инфекции в быту и на работе становится наименее опасным. Санитарная профилактика направлена прежде всего на источник бактериовыделения и пути передачи возбудителя туберкулеза. Источниками МВТ являются выделяющие во внешнюю среду возбудителя туберкулеза больные люди (антропонозный туберкулез) и животные (зоонозный туберкулез).Наибольшую эпидемическую опасность представляют бактериовыделители - больные активным туберкулезом люди и животные, выделяющие в окружающую среду значительное количество МВТ. В этом случае микобактерии обнаруживают при бактериологическом исследовании патологического материала или ряда биологических субстратов, полученных от больного.
Источник заражения туберкулезом:
Самым опасным источником туберкулезной инфекции являются больные, у которых поражены органы дыхания и в зоне туберкулезного воспаления имеется деструкция.Такие больные выделяют большое количество МВТ с мельчайшими частицами мокроты при кашле, чиханье, громком эмоциональном разговоре. Воздух, окружающий бактериовыделителя, содержит возбудителей туберкулеза. Проникновение этого воздуха в дыхательные пути здорового человека легко приводит к его инфицированию.
Из числа больных внелегочным туберкулезом к бактериовыделителям относятся лица, у которых МВТ обнаруживают в отделяемом свищей, моче, менструальной крови, других выделениях. Эпидемическая опасность этих больных относительно невелика. Больные, у которых обнаружен рост МВТ при посеве пункционного, биопсийного или операционного материала, как бактериовыделители не учитываются.
Все медицинские учреждения (включая женские консультации), располагающие информацией о больном туберкулезом, обмениваются имеющимися сведениями. На каждого больного с впервые установленным диагнозом активного туберкулеза (в том числе посмертно) по месту его выявления врач заполняет извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза.
На больного с установленным выделением МВТ врач заполняет также дополнительное экстренное извещение для территориального центра Госсанэпиднадзора.
Постановка диагноза туберкулез:
При подтверждении диагноза туберкулеза противотуберкулезный диспансер в течение 3 дней передает информацию о выявленном больном в районную поликлинику, а также по месту работы или учебы больного. Сведения о больном сообщают в районное жилищно-эксплуатационное управление для исключения вселения в квартиру больного новых жильцов или вселения больных туберкулезом в коммунальные квартиры.О каждом случае впервые выявленного туберкулеза органов дыхания у сельского жителя ставят в известность ветеринарную службу. Соответственно ветеринарная служба сообщает в центры Госсанэпиднадзора о случаях выявления животных, положительно реагирующих на туберкулин. Очаги зоонозного туберкулеза совместно обследуют специалисты фтизиатрической, санитарно-эпидемиологической и ветеринарной служб.
При возникновении туберкулеза у животных хозяйство (ферму) объявляют неблагополучными, устанавливают карантин и проводят необходимые мероприятия по локализации болезни.
Риск распространения туберкулезной инфекции зависит от условий жизни, культурного уровня, привычек больного и контактирующих с ним людей. Поэтому объектом санитарной профилактики становится не только непосредственный источник МВТ, но и формирующийся вокруг него эпидемический очаг туберкулезной инфекции.
Очаг туберкулезной инфекции:
Очаг туберкулезной инфекции - это условное понятие, которое включает место пребывания бактериовыделителя и его окружение (людей, помещение, обстановку). Очаг инфекции существует в пределах пространства и времени, в которых возможна передача микобактерий здоровым людям с их инфицированием и последующим развитием туберкулеза. В пространственные границы антропонозного очага инфекции включают место проживания больного (квартира, дом, общежитие, интернат), а также учреждение, в котором он работает, учится или находится на воспитании.Стационар, в который госпитализируют больного, также рассматривают как очаг туберкулезной инфекции. Составляющими очага являются и члены семьи больного туберкулезом, коллективы и группы людей, с которыми он общается. С этих позиций, небольшой населенный пункт (деревня, поселок) с тесно общающимися жителями, среди которых обнаружен больной активным туберкулезом, также считают очагом инфекции.
Временные границы очага туберкулезной инфекции зависят от длительности общения с бактериовыделителем и сроков повышенного риска заболевания инфицированных контактных лиц.
Среди многих факторов, позволяющих установить опасность очага туберкулезной инфекции, особое внимание следует уделять:
локализации туберкулезного процесса (наибольшую опасность представляет поражение легких);
массивности бактериовыделения; жизнеспособности, вирулентности, лекарственной устойчивости выделяемых больным МВТ;
наличию в очаге подростков, беременных женщин и других лиц с повышенной восприимчивостью к туберкулезной инфекции;
характеру жилища (общежитие, коммунальная или отдельная квартира, индивидуальный дом, учреждение закрытого типа) и его санитарно-коммунальному благоустройству;
своевременности и качеству выполнения противоэпидемических мероприятий;
социальному статусу, общей культуре, санитарной грамотности больного и окружающих его людей.
Характеристика очага с учетом указанных факторов позволяет оценить степень его эпидемической опасности и прогнозировать риск распространения туберкулезной инфекции. На основании полученных сведений определяют объем и содержание профилактических мероприятий в очаге.
Условно выделяют 5 групп очагов туберкулезной инфекции. Первую группу образуют очаги с наибольшей эпидемической опасностью. К ним относят места проживания больных туберкулезом легких, у которых установлено бактериовыделение. Опасность заражения в этих очагах усугубляют многие факторы: наличие среди членов семьи детей, подростков и лиц с повышенной восприимчивостью к МВТ, неудовлетворительные коммунально-бытовые условия, несоблюдение противоэпидемического режима. Такие социально отягощенные очаги чаще бывают в общежитиях, коммунальных квартирах, учреждениях закрытого типа, в которых невозможно выделить для больного комнату.
Среди очагов первой группы выделяют «территориальные» очаги туберкулеза - это квартира, в которой проживает больной туберкулезом легких с обильным бактериовыделением, лестничная клетка и подъезд дома, близлежащие дома, объединенные общим двором.
Вторая группа включает очаги, в которых имеются больные туберкулезом легких, выделяющие МВТ, но проживающие в отдельных благоустроенных квартирах без детей и подростков и соблюдающие санитарно-гигиенический режим. Эти очаги в социальном плане являются благополучными.
К третьей группе относятся очаги, в которых проживают больные с активным туберкулезом легких без установленного при взятии на учет выделения МВТ, но имеются дети и подростки или лица с повышенной восприимчивостью к последним. Эта группа включает также очаги инфекции, в которых проживают больные с внелегочным туберкулезом и наличием язв или свищей.
Очагами четвертой группы считают места проживания больных с активным туберкулезом легких, у которых установлено прекращение выделения МВТ (условные бактериовыделители). В этих очагах среди контактных лиц нет детей, подростков, лиц с повышенной восприимчивостью к МВТ. Отягощающие социальные факторы отсутствуют. К четвертой группе также относятся очаги после выбытия (или смерти) бактериовыделителя (контрольная группа очагов). Очаги пятой группы составляют очаги зоонозного происхождения.
Принадлежность очага туберкулеза к определенной эпидемической группе определяет участковый фтизиатр при участии врача-эпидемиолога. Изменения условий в очаге, снижающих или усиливающих его опасность, требуют перевода очага в другую группу. Такое решение должно быть принято совместно фтизиатром и эпидемиологом.
Работа в очаге туберкулезной инфекции состоит из 3 этапов: первичное обследование и проведение первичных мероприятий; динамическое наблюдение за очагом; подготовка к снятию с учета и исключение его из числа очагов туберкулеза.
Профилактическая противоэпидемическая работа в очаге туберкулезной инфекции призвана:
предупредить инфицирование здоровых людей;
предупредить заболевание инфицированных МВТ лиц;
повысить санитарную грамотность и общую гигиеническую культуру больного и контактирующих с ним лиц.
Противоэпидемическую работу в очагах противотуберкулезные диспансеры осуществляют совместно с центрами Госсанэпиднадзора. Результаты наблюдения за очагом туберкулезной инфекции и проведения в нем противоэпидемических мероприятий отражают в специальной карте эпидемиологического обследования. Значительная часть противоэпидемической работы возложена на фтизиатрическую службу.
В обязанности диспансера входят следующие важные мероприятия:
эпидемиологическое обследование очага, оценка риска заражения в очаге, разработка плана профилактических мероприятий, динамическое наблюдение за очагом;
госпитализация и лечение больного;
изоляция больного в пределах очага, если он не госпитализирован, и изоляция детей;
первичное обследование контактных лиц;
наблюдение за контактными лицами и их динамическое обследование (проведение флюорографии, пробы Манту с 2 ТЕ, бактериологического обследования, клинических анализов);
ревакцинация БЦЖ неинфицированных контактных лиц, химиопрофилактика;
организация текущей дезинфекции, обучение больного и контактных лиц санитарным и гигиеническим правилам и методам дезинфекции;
оформление заявки для заключительной дезинфекции;
оформление документов на улучшение жилищных условий;
определение условий, при которых очаг может быть снят с эпидемиологического учета;
заполнение и динамическое ведение карты наблюдения очага, отражающей его характеристику и перечень проводимых мероприятий.
Обязанности органа санитарно-эпидемиологического надзора по разделу работы в очагах туберкулеза:
проведение первичного эпидемиологического обследования очага, определение его границ и разработка плана оздоровления (совместно с фтизиатром);
ведение необходимой учетной и отчетной документации эпидемиологического обследования и наблюдения за очагом туберкулеза;
оказание фтизиатрам помощи в организации и проведении противоэпидемических мероприятий в очаге;
динамическое наблюдение за очагом, внесение дополнений и изменений в план мероприятий;
контроль за своевременностью, качеством и полнотой проведения в очаге комплекса противоэпидемических мероприятий;
эпидемиологический анализ ситуации в очагах туберкулеза по району в целом, оценка эффективности работы в очагах на обеспечиваемой территории и обсуждение совместно с фтизиатрами результатов этой работы.
В небольших населенных пунктах, которые значительно удалены от территориальных противотуберкулезных диспансеров, все противоэпидемические мероприятия должны выполнять специалисты общей амбулаторно-поликлинической сети при методической помощи фтизиатра диспансера и эпидемиолога.
Первичное посещение места проживания впервые выявленного больного туберкулезом участковый фтизиатр и эпидемиолог проводят в течение 3 дней после установления диагноза. У больного и членов его семьи уточняют адрес постоянного места жительства, выясняют возможность проживания по другим адресам. Собирают уточненные сведения о профессии больного, месте работы (учебы), в том числе по совместительству. Выявляют контактных лиц, детально оценивают условия быта, уровень санитарно-гигиенических навыков больного, членов его семьи и других контактов. Интересуются самочувствием лиц, контактирующих с больным, информируют их о сроках и содержании предстоящего обследования на туберкулез и плане оздоровительных мероприятий, акцентируя внимание на противоэпидемических мерах.
В ходе первичного эпидемиологического обследования очага решают вопрос о необходимости госпитализации и возможности изоляции больного в домашних условиях (выделение отдельной комнаты или ее части, отгороженной ширмой; обеспечение больного индивидуальной кроватью, полотенцем, бельем, посудой). При посещении очага заполняют карту эпидемиологического обследования и наблюдения туберкулезного очага по форме, единой для противотуберкулезных диспансеров и органов Госсанэпиднадзора.
Служба Госсанэпиднадзора осуществляет контроль за госпитализацией больного, выделяющего МВТ. В первую очередь подлежат госпитализации больные, которые по роду своей профессиональной деятельности соприкасаются с большими группами людей в условиях, допускающих быструю передачу инфекции. К ним относятся работники детских учреждений, детских лечебно-профилактических учреждений, школ, профессионально-технических училищ и других специальных учебных заведений, предприятий общественного питания, торговли, городского транспорта, сотрудники библиотек, сферы обслуживания, а также лица, работающие или проживающие в общежитиях, интернатах и коммунальных квартирах.
Полное первичное обследование контактных лиц должно быть проведено в течение 14 дней с момента выявления больного туберкулезом. Обследование включает осмотр фтизиатра, туберкулиновую пробу Манту с 2 ТЕ, флюорографию органов грудной клетки, клинические анализы крови и мочи. При наличии мокроты, отделяемого из свищей или другого диагностического материала производят его исследование на МВТ.
При подозрении на внелегочную локализацию туберкулезного поражения проводят необходимое дополнительное обследование. Сведения о контактных по туберкулезу лицах диспансер передает в поликлинику и здравпункт или медсанчасть по месту работы или учебы лиц, контактирующих с больным туберкулезом. Лицам молодого возраста с отрицательной реакцией на пробу Манту с 2 ТЕ проводят ревакцинацию БЦЖ. Детям, подросткам и взрослым, находящимся в контакте с бактериовыделителями, назначают химиопрофилактику.
Дезинфекция при туберкулезе:
Дезинфекционные мероприятия в очаге туберкулезной инфекции - необходимый компонент санитарной профилактики туберкулеза. При их проведении важно учитывать высокую устойчивость МВТ к факторам внешней среды. Наиболее губительно воздействуют на микобактерии ультрафиолетовое облучение и хлорсодержащие дезинфицирующие средства. Для дезинфекции в очагах туберкулезной инфекции в основном применяют 5 % раствор хлорамина, 0,5 % раствор активированного хлорамина, 0,5 % раствор активированной хлорной извести. Если нет возможности пользоваться дезинфицирующими средствами, рекомендуется широко применять кипячение, особенно с добавлением кальцинированной соды.Дезинфекцию в очаге туберкулезной инфекции подразделяют на текущую и заключительную. Текущую дезинфекцию организует противотуберкулезная служба, а осуществляют больной и члены его семьи. Периодический контроль за ее качеством проводит эпидемиолог. Заключительную дезинфекцию выполняет по заявке фтизиатра центр Госсанэпиднадзора при госпитализации, выезде или смерти больного либо при снятии его с учета как бактериовыделителя. Текущую дезинфекцию в очаге проводят в окружении инфекционного больного с момента его выявления. Она включает повседневную уборку помещения, проветривание, обеззараживание посуды и остатков пищи, предметов личного пользования, а также дезинфекцию биологического материала, содержащего МВТ.
В комнате больного ограничивают число предметов повседневного пользования. По возможности используют предметы и вещи, которые легко поддаются очистке, мытью и обеззараживанию. Мягкую мебель закрывают чехлами. При уборке помещения, где проживает больной, обеззараживании посуды, остатков пищи родственникам больного следует переодеваться в специально выделенную для этой цели одежду (халат, косынка, перчатки).
При смене постельного белья необходимо надевать маску из 4 слоев марли. Спецодежду собирают в бак с плотно закрытой крышкой отдельно от белья членов семьи и обеззараживают. Квартиру больного ежедневно убирают ветошью, смоченной в мыльно-содовом или дезинфицирующем растворе, при открытых дверях и окнах. Предметы сантехники, дверные ручки обеззараживают двукратным протиранием дезинфицирующим раствором. Проветривание помещения осуществляют не менее 2 раз в сутки по 30 мин. При наличии в помещении мух до дезинфекции проводят дезинсекционные мероприятия. Мягкую мебель регулярно чистят пылесосом.
После еды посуду больного, очищенную от остатков пищи, сначала обеззараживают кипячением в 2 % растворе кальцинированной соды 15 мин (без соды 30 мин) или погружением в вертикальном положении в один из дезинфицирующих растворов, а затем промывают в проточной воде. Пищевые отходы кипятят в течение 30 мин в воде или в течение 15 мин в 2 % растворе соды. Дезинфекцию пищевых отходов можно осуществлять с помощью дезинфицирующих растворов. Для этого остатки пищи заливают дезинфицирующим средством в соотношении 1:5 на 2 ч.
Постельные принадлежности необходимо периодически выколачивать через мокрые простыни, которые после уборки следует прокипятить. Грязное белье больного собирают в специальный бак с плотно закрытой крышкой отдельно от белья членов семьи. Обеззараживание белья осуществляют путем замачивания в дезинфицирующем растворе (5 л на 1 кг сухого белья) или кипячением в течение 15 мин в 2 % растворе соды или в течение 30 мин в воде без добавления соды. Рекомендуется отпаривание одежды (костюм, брюки) 1 раз в неделю. Летом вещи больного следует по возможности долго держать под открытыми лучами солнца.
Предметы ухода за больным и уборочный инвентарь обеззараживают после каждого их использования дезинфицирующим средством. При наличии мокроты необходимо обеспечить ее сбор и обеззараживание. Для этого больной должен иметь 2 специальных контейнера для сбора мокроты (их часто называют плевательницами). В один контейнер больной должен собирать мокроту, а другой, заполненный мокротой, обеззараживать.
Для этого контейнер с мокротой подвергают кипячению в течение 15 мин в 2 % растворе соды или без соды в течение 30 мин. Дезинфекцию мокроты можно осуществлять и путем погружения контейнера с мокротой в дезинфицирующий раствор. Время экспозиции колеблется от 2 до 12 ч в зависимости от используемого дезинфицирующего средства. При обнаружении микобактерий в выделениях больного (моче, фекалиях) их также подвергают обеззараживанию. Для этого выделения заливают или засыпают дезинфицирующими средствами, строго соблюдая указанные в инструкции рекомендации и время экспозиции.
Заключительную дезинфекцию осуществляют во всех случаях выбытия больного из домашнего очага, но не реже 1 раза в год. При перемене места жительства дезинфекцию проводят до переезда больного, когда обрабатывают квартиру или комнату с вещами, и повторно - после переезда (обработка пустой комнаты, квартиры). Внеочередная заключительная дезинфекция осуществляется перед возвращением родильниц из роддомов; перед сносом старых домов, где проживали больные туберкулезом; в случае смерти больного от туберкулеза на дому и когда умерший не состоял на учете в диспансере.
Заключительную дезинфекцию в учреждениях проводят во всех случаях выявления больного активной формой туберкулеза среди детей и подростков, а также среди сотрудников детских дошкольных учреждений, школ и им подобных учебных заведений. Она обязательна в не профилированных под туберкулез роддомах и других лечебных учреждениях при выявлении туберкулеза у рожениц и родильниц, а также у медицинских работников и лиц из числа обслуживающего персонала.
Гигиеническое воспитание больных и членов их семей - необходимое условие эффективной санитарной профилактики в очаге туберкулезной инфекции. Медицинский персонал противотуберкулезного диспансера должен обучить больного правилам личной гигиены, методам текущей дезинфекции, правилам пользования контейнерами для мокроты и повысить его общую санитарную и медицинскую грамотность. Важно, чтобы это обучение имело уважительный характер и по возможности формировало у больного стойкую мотивацию к строгому выполнению всех правил и рекомендаций. Необходимы повторные беседы с больным, направленные на коррекцию возможных ошибок и сохранение привычки соблюдать необходимые гигиенические нормы. Аналогичную работу нужно проводить с членами семьи больного.
В условиях напряженной эпидемической ситуации велика вероятность госпитализации больных туберкулезом в учреждения общей лечебной сети, что способствует увеличению удельного веса туберкулеза во внутрибольничных инфекциях. Для предупреждения формирования эпидемического туберкулезного очага в учреждениях общей лечебной сети проводят следующие мероприятия:
амбулаторное обследование лиц из групп высокого риска по туберкулезу;
обследование на туберкулез всех больных, находящихся длительное время на лечении в стационарах не фтизиатрического профиля;
оперативную локализацию и перевод источника туберкулезной инфекции в лечебные учреждения фтизиатрического профиля;
ежегодные медицинские осмотры с флюорографией сотрудников общей лечебной сети; диспансерное наблюдение за лицами с повышенной восприимчивостью к МВТ и инфицированными;
полноценный контроль за соблюдением установленного для лечебных учреждений санитарного режима.
В лечебных учреждения общей лечебной сети с длительным пребыванием больных при эпидемической вспышке туберкулеза наряду с другими противоэпидемическими мерами устанавливается карантин не менее чем на 2 мес. Строгое выполнение правил санитарии в противотуберкулезных учреждениях является одним из важных разделов профилактики туберкулеза. Контроль за соблюдением санитарного режима возложен на центры Госсанэпиднадзора.
Для предупреждения заболеваний туберкулезом среди медицинского персонала, обслуживающего больных с активным туберкулезом, предусмотрены следующие меры:
в противотуберкулезные учреждения принимают на работу лиц в возрасте не моложе 18 лет с обязательным предварительным медицинским обследованием. Последующие контрольные осмотры на туберкулез выполняются каждые 6 мес;
лица, не инфицированные МВТ, при отрицательной реакции на туберкулин подлежат вакцинации БЦЖ. Допуск их к работе возможен только после появления поствакцинальной аллергии и соответственно формирования устойчивого иммунитета;
при поступлении на работу и в последующем не реже 1 раза в год главный врач или заведующий отделением проводит со всеми сотрудниками инструктаж о правилах внутреннего распорядка для персонала и больных по предупреждению заражения туберкулезом;
администрация противотуберкулезных диспансеров и стационаров под контролем службы Госсанэпиднадзора обеспечивает проведение дезинфекционных мероприятий;
работники противотуберкулезных учреждений наблюдаются в противотуберкулезном диспансере в IVB группе учета с целью регулярных обследований на туберкулез.
В зоонозных очагах туберкулезной инфекции плановый контроль за прохождением животноводами обязательных обследований на туберкулез осуществляет служба Госсанэпиднадзора. Больных туберкулезом к работе по обслуживанию скота и птиц не допускают. Для лиц, не инфицированных МБТ, предусмотрено проведение противотуберкулезной вакцинации. Молоко от животных из неблагоприятных по заболеваемости туберкулезом ферм подвергается двойной обработке пастеризацией и подлежит контролю. Мясо и другие продукты из неблагоприятных хозяйств подвергаются термической обработке. Больные туберкулезом животные подлежат забою с тщательным контролем ветеринарной и санитарно-эпидемиологической служб за состоянием убойных площадок и последующим проведением оздоровительных мероприятий в неблагополучных по заболеваемости туберкулезу хозяйствах.
Динамическое наблюдение за очагами туберкулезной инфекции осуществляют с учетом их эпидемической опасности. Врач-фтизиатр посещает очаги первой группы не реже 1 раза в квартал, медицинская сестра - не реже 1 раза в месяц, врач-эпидемиолог - 1 раз в полгода. Очаги второй группы врач-фтизиатр посещает 1 раз в полгода, медицинская сестра - 1 раз в квартал, врач-эпидемиолог - 1 раз в год. Минимальный риск заражения в очагах третьей группы позволяет врачу-фтизиатру и эпидемиологу посещать эти очаги 1 раз в год, медицинской сестре - 1 раз в полгода. Четвертую группу эпидемических очагов туберкулезной инфекции после первичного обследования специалисты фтизиатрической службы и центра Госсанэпиднадзора посещают в случаях специальных показаний. Зоонозные очаги (пятая группа) врач-фтизиатр и врач-эпидемиолог посещают 1 раз в год, медицинская сестра диспансера - при наличии показаний.
Динамическое наблюдение за очагом обеспечивает контроль происходящих в нем изменений и своевременную коррекцию в проведении противоэпидемических мероприятий. Ежегодно составляемый план оздоровления очага отражает организационную форму, длительность, характер лечения и его результаты, качество проводимой текущей дезинфекции и сроки заключительной дезинфекции, своевременность обследования и регулярность профилактических мероприятий в отношении контактов, а также эффективность санитарно-просветительной работы в очаге. Результаты динамического наблюдения за очагом регистрируют в эпидемиологической карте.
Принято считать, что больной туберкулезом после эффективного основного курса лечения, но не ранее чем через 12 мес после прекращения бактериовыделения, не представляет эпидемической опасности. Отсутствие выделения микобактерий необходимо подтвердить двумя последовательными отрицательными бактериоскопическими и культуральными исследованиями с промежутком 2-3 мес. Нужны также рентгенотомографические данные о закрытии полости распада. При наличии отягощающих факторов для подтверждения отсутствия бактериовыделения необходимо дополнительное наблюдение в течение 6-12 мес. Такими факторами являются неудовлетворительные жилищно-бытовые условия у больного, алкоголизм, наркомания и психические расстройства, наличие в очаге детей, подростков, беременных женщин, несоблюдение больным гигиенических норм.
Наблюдение за контактными лицами осуществляют в течение всего срока выделения больным МВТ. После излечения (или выезда) больного и снятия его с учета как бактериовыделителя ранее сформировавшийся очаг туберкулезной инфекции сохраняет опасность и требует контроля в течение 1 года. В случае летального исхода заболевания наблюдение за очагом продолжают еще 2 года.
Свернуть
Туберкулез в большом коллективе, особенно детском, распространяется очень быстро. По этой причине важно проводить профилактику данного заболевания в школах. О том, что входит в обязанности школы и за соблюдением каких правил должен следить родитель, рассказано в данной статье.
Обязана ли школа проводить профилактику туберкулеза?
В обязанности школы входит организация профилактических мероприятий по предотвращению в школе заболеваемости туберкулезом. В частности, на базе школ происходит осуществление регулярной пробы Манту – под кожу ребенка вводится возбудитель, и в зависимости от этого врач во время осмотра делает вывод о том, болен ли ребенок туберкулезом.
Такая проба проводится всем детям ежегодно, начиная с 12 месяцев, и каждые 12 месяцев в дальнейшем. Администрация и медработники школы обязаны организовывать такую пробу для всех учеников с указанной периодичностью, на основании Приказа Министерства Здравоохранения РСФСР от 1995 года.
Кроме того, именно в школе проводится вакцинация прививкой БЦЖ. Она осуществляется в возрасте 7 и 14 лет при условии отрицательной реакции Манту в прошлом.
Кроме этого, в обязанность школы входит организация периодических медосмотров, в ходе которых медработники могут заподозрить у ребенка наличие заболевания. Периодичность таких медосмотров изменяется в зависимости от возраста ученика и некоторых других факторов.
Одним из наиболее важных аспектов профилактики туберкулеза в школьных учреждениях считается соблюдение санитарно-гигиенических норм, то есть поддержание в помещениях чистоты, регулярное проветривание, обработка поверхностей хлорированными и содовыми растворами и другое. Так как заболевание может передаваться через пищу, необходим тщательный контроль поступающих мясных и молочных продуктов, методов их приготовления и очистки, термообработки.
В обязанности персонала школы входит недопущение к обучению и попаданию в коллектив ребенка, у которого выявлена активная форма туберкулеза, так как он способен активно распространять бактерии и заражать других детей.
Кроме того, при выявлении ученика, больного этим заболеванием, должны приниматься меры по немедленной его изоляции от других учеников и дезинфекции помещения. Иногда для этого даже может закрываться школа на несколько дней, но карантина, обычно, не требуется.
Также профилактика туберкулеза в школе во многом зависит от здоровья сотрудников. В целях исключения вероятности попадания возбудителя в детский коллектив от них, администрация школы обязана следить за частотой обновления медицинских книжек сотрудников, результатами их флюорографии и немедленно отстранять от работы тех, у кого имеются подозрения на туберкулез.
Какие меры предпринимаются?
Мероприятия по профилактике заболевания в школах делятся на несколько групп:
- Работа со школьной обстановкой, ее режимом, заключающаяся в соблюдении в учреждении санитарно-гигиенических норм;
- Организация вакцинации учеников в соответствии с календарем прививок и заданной периодичностью;
- Меры, принимаемые с целью повышения сопротивляемости организма учеников инфекциям и заболеваниям, например, нормирование режима труда и отдыха и т. п.;
- Меры, предпринимаемые по отношению к заболевшим ученикам и тем, кто с ними контактировал;
- Меры, предпринимаемые по отношению к заболевшим педагогам;
- Организация просветительских мероприятий, таких как классные часы, собрания, показ социальных роликов на заданную тему.
Стоит отметить, что последний пункт не является обязательным.
Для повышения сопротивляемости организма школьника к заболеваниям (всем инфекциям в целом и туберкулезу в частности) со стороны школы должны предприниматься меры по нормированию нагрузки и учебного дня. Также важно уделять внимание правильному питанию, наличию свежего воздуха и в первую очередь, соблюдению санитарно-гигиенических норм в учебных и рекреационных помещениях.
Важное значение имеет организация физической нагрузки на свежем воздухе. Но необходимо, чтобы программа была тщательно продумана, не применялось «усредненных нормативов» и т. п. Предпочтение должно быть отдано дыхательной гимнастике и упражнениям на развитие грудной клетки.
Необходимы систематические осмотры учащихся для того, чтобы своевременно выявить симптомы туберкулеза и провести его диагностирование.
Важна своевременная вакцинация и регулярное прохождение флюорографии. Санитарные книжки учителей должны своевременно обновляться и продлеваться.
Нужно помнить, что заболевание передается через пищу, а молоко изначально может быть заражено, так как крупный рогатый скот может болеть данным заболеванием. При этом бактерии легко преодолевают видовой барьер и заражают людей. Поэтому важно, чтобы все молоко, использующееся при приготовлении пищи и для питья в школьных столовых тщательно кипятилось.
Кроме того, школа обязана организовывать периодическую вакцинацию учеников в соответствии с календарем прививок.
Пример плана мероприятий
Обычно, в рамках школьной программы организуется отдельный день, имеющий название День борьбы с туберкулезом, в который и проводятся все эти мероприятия, совместно или вместе с учебным процессом.
Проводятся следующие мероприятия:
- Инструктаж классных руководителей о проблеме, выдача материала для проведения классных часов на данную тему и т. п.;
- Выдача родителям и ученикам методических материалов на тему профилактики заболевания путем размещения на сайте школы необходимой информации или раздачи печатной продукции;
- Размещение наглядных пособий – баннеров, плакатов, стенгазет о профилактике болезни в рекреациях школы, в том числе у дошкольных групп (материалы должны быть ориентированы на родителей и школьников);
- В помещении библиотеки школы могут быть организованы книжные выставки на тему заболевания, содержащие медицинскую и научно-популярную литературу;
- Родительское собрание (классное или общешкольное) на тему «Профилактика туберкулеза»;
- Проведение вакцинации Мантру (по плану, в соответствии с календарем прививок);
- Проведение флюорографического исследования (по плану – не чаще одного раза в 12 месяцев);
- Проверка результатов пробы Манту и флюорографии и информирование родителей о них;
- Контроль соблюдения санитарно-гигиенических норм и правил в школе;
- Проведение тематических классных часов на тему профилактики заболевания;
- Организация показа социальных роликов и обучающих фильмов на данную тему;
- Организация спортивных мероприятий, направленных на улучшение иммунитета учащихся.
Такой план не является обязательным и неизменным, он не закреплен на государственном уровне, потому, строго говоря, администрация школы в праве решать – следовать ему или нет. Единственное, что вверяется в обязанность администрации – организация проб Манту по возрастам, соблюдение санитарно-гигиенических норм, проведение прививок и организация просветительских мероприятий. Родители также могут вносить свои предложения и инициировать организацию подобного дня.
Что делать родителю, если школа не проводит профилактику?
Пренебрежение своими обязанностями по профилактике туберкулеза для школы является прямым нарушением закона. Если пробы Манту для детей не проводятся, медосмотры отсутствуют, родитель имеет подозрения, что санитарно-гигиенические нормы в заведении не соблюдаются, то ему стоит уведомить об этом школу официальным письмом на имя директора, в котором указать все несоответствия и волнующие факты.
Если же никаких ответных мер по устранению недочета предпринято не будет, то необходимо обратиться с жалобой в Городской или Районный отдел народного образования. Также помочь может Министерство здравоохранения.
Вывод
Профилактика заболевания со стороны школы очень важна в связи с тем, что именно в этом коллективе ребенок проводит большую часть своего времени. А учитывая скорость распространения заболевания в замкнутом детском коллективе, вероятность заразиться именно в нем очень велика. По этой причине родители должны отслеживать проведение соответствующей профилактики в школах. Кроме того, информация о такой профилактике должна предоставляться администрацией школы по требованию родителей.
Виды профилактики
Профилактика туберкулеза делится на социальную, санитарную и специфическую (вакцинации и ревакцинации БЦЖ, превентивная химиотерапия)
Социальная профилактика – это комплекс профилактических мероприятий общественно-экономического характера, выполняемых в национальном масштабе. Социальная профилактика направлена на организацию и пропаганду здорового образа жизни, улучшение условий труда и жизнедеятельности, в том числе охрану окружающей среды, повышение материального уровня жизни населения, улучшения бытовых условий, укрепление здоровья через внедрение массовой физической культуры, спорта, домов отдыха, санаториев, борьбу с алкоголизмом и наркоманией
Санитарная профилактика предусматривает систематическую организацию и произведение гигиенических и профилактических мер, направленных на предохранение здоровых людей от заражения и заболевания туберкулезом. Санитарная профилактика направлена на улучшение санитарных условий в очаге туберкулезной инфекции, проведение воспитательной работы, ветеринарного контроля, раннего и своевременного выявления и лечения больных туберкулезом. Санитарная профилактика выполняется, в основном, в очагах туберкулезной инфекции .
Специфическая профилактика туберкулеза включает в себя иммунопрофилактику и химиопрофилактику.
Начало формы
Очаги туберкулезной инфекции
Очаг туберкулезной инфекции– это место нахождения источника микобактерий туберкулеза вместе с окружающими его людьми. Обычно очагом туберкулезной инфекции является жилье больного, место его работы, учебы, лечения и т.п.
Людей, которые контактируют с бактериовыделителями и окружающими его предметами, а также детей, родители которых контактируют с больными туберкулезом животными, называют контактными лицами .
Степень опасности очага определяется:
1. Массивностью выделения МБТ, их стойкости в окружающей среде, резистентностью с ПТП, вирулентностью, биологической изменчивостью;
2. Условиями жизни и общей культурой больного;
3. Присутствием детей и подростков, беременных женщин и других лиц с повышенной восприимчивостью к туберкулезу.
В зависимости от массивности, бактериовыделение бывает:
Массивное: возбудителя туберкулеза находят в мокроте микроскопическим методом в количестве 10 и более КУБ в каждом поле зрения; при посеве вырастает 100-200 колоний (2+), или 200-500 колоний (3+), или более 500 колоний (4+), (сплошной рост);
Умеренное : выявление единичных КУБ в каждом поле зрения, но не менее 5. При посеве вырастает 20-100 колоний МБТ (1+);
Незначительное : бактериоскопически КУБ не находят. При посеве вырастает 1-19 колоний (указывается число колоний).
Участковым фтизиатром совместно с врачом-эпидемиологом определяется категория очага. С учетом всех вышеуказанных критериев очаги туберкулезной инфекции подразделяются на 5 категорий:
Первая категория (самая высокая эпидемиологическая опасность): очаги с больными туберкулезом органов дыхания с различной степенью бактериовыделения с сохраненной чувствительностью к противотуберкулезным препаратам или резистентностью выделенных штаммов. В очаге проживаютдети и подростки, имеются сложные бытовые условия, нарушается противоэпидемический режим.
Вторая категория (значительная эпидемиологическая опасность): очаги, в которых проживают больные туберкулезом органов дыхания с незначительнымбактериовыделением с сохраненной чувствительностью к противотуберкулезным препаратам в отдельных квартирах без детей и подростков, и где больной придерживается санитарно-эпидемиологического режима.
Третья категория (минимальная эпидемиологическая опасность): очаги, где проживают больные активным туберкулезом без установленного бактериовыделения (на момент взятия на учет) вместе с детьми и подростками. В эту группу также входят больные с внелегочными формами туберкулеза с выделением или без выделения МБТ, с наличием язв и свищей.
Четвертая категория (потенциальная эпидемиологическая опасность): очаги, в которых находятся больные активным туберкулезом легких (ВДТБ), у которых в результате лечения прекратилось выделение МБТ, а также больные, которые проживают без детей и подростков и не имеют отягощающих факторов. К этой категории относятся также очаги, в которых больной, выделявший МБТ, выбыл или умер.
После того, как выявлен больной туберкулезом, в очаге туберкулезной инфекции следует провести ряд мероприятий, направленных на предотвращение дальнейшего распространения инфекции и заболевания контактных лиц.
Мероприятия в очагах туберкулезной инфекции
Первоочередными, мероприятиями, которые необходимо выполнить в очагах туберкулезной инфекции являются:
1. Госпитализация больного;
2. Проведение заключительной (или текущей) дезинфекции;
3. Обследование контактных лиц (рентгенологическое, лабораторное, туберкулинодиагностика);
4. Химиопрофилактика контактных;
5. Изоляция детей от бактериовыделителей;
6. Вакцинация новорожденных или ревакцинация неинфицированных вакциной БЦЖ;
7. Регулярное обследование лиц, проживающих в контакте с больными, их химиопрофилактика;
8. Санитарно-гигиеническое просвещение больного и членов его семьи;
9. Улучшение социально-бытовых условий проживания.
Таким образом, при наличии у больного туберкулезом бактериовыделения, следует, прежде всего, госпитализировать его в стационарное отделение противотуберкулезного диспансера.
Следующим важным этапом санитарной профилактики является дезинфекция. Дезинфекция может быть заключительной и текущей .
Заключительная дезинфекция проводится после того, как больной выбыл из квартиры (госпитализирован, сменил место жительства, умер). Осуществляют заключительную дезинфекцию сотрудники санитарно-эпидемиологических и дезинфекционных станций.
В очагах туберкулезной инфекции проводится обеззараживание помещения, предметов обстановки и других объектов, которые могут быть заражены и служить фактором передачи инфекции. Вещи подлежат камерной дезинфекции (постельное белье, верхняя и носильная одежда, ковры, дорожки, книги), кипячению (белье, посуда, игрушки, предметы ухода и т.п.). Помещение обрабатывают химическими растворами (5 % раствор хлорамина), ультрафиолетовым облучением, мусор и малоценные вещи сжигают.
Текущая дезинфекция проводится постоянно, в течение всего времени время пребывания больного в очаге. Осуществляется самим больным и/или членами его семьи.
Мокрота собирается в специальные плевательницы с последующим ее обеззараживанием, проводится кипячение посуды, белья, индивидуальных вещей, влажная уборка, ультрафиолетовое облучение помещения. Больному выделяют отдельную комнату, при невозможности – ее большую часть, которую ограждают ширмой. В комнате оставляют вещи, которые легко поддаются дезинфекции, мытью, очищению и обеззараживанию. Мягкая мебель удаляется. У больного должны быть отдельная кровать, индивидуальные постельные принадлежности, предметы быта, посуда. Необходимо соблюдать правила личной гигиены (чистота рук и тела, своевременная смена белья и постельных принадлежностей). При загрязнении рук мокротой необходимо обработать их антисептиками, после чего вымыть руки с мылом под проточной водой.
Иммунопрофилактика
Иммунопрофилактика – это проведение вакцинации и ревакцинации вакциной БЦЖ для создания противотуберкулезного иммунитета у неинфицированных лиц. Иммунитет после вакцинации формируется в течение 6-8 недель и продолжается до 2,5-4 лет, иногда – до 10 лет.
Используемая в Украине вакцина БЦЖ представляет собой живые ослабленные микобактерии туберкулеза бычьего типа вакцинного штамма БЦЖ-1, лиофильно высушенные в 1,5 % глутамината натрия.
В 1 флаконе вакцины БЦЖ содержится 1 мг сухого вещества вакцины, в котором находятся от 10 до 30 млн. микробных тел.
Для щадящей вакцинации используется вакцина БЦЖ-М . В 1 флаконе вакцины БЦЖ-М содержится 0,5 мг сухого вещества вакцины.
Перед введением вакцину растворяют в 2 мл стерильного изотонического раствора натрия хлорида. Строго внутрикожно в наружную треть плеча вводят 0,1 мл раствора. При этом в случае вакцинации вакциной БЦЖ введенная доза составляет 0,05 мг, БЦЖ-М – 0,025 мг.
С 2008 г. в Украине применяют вакцину БЦЖ SSI (Датский штамм). В 1 флаконе вакцины SSI содержится 0,75 мг сухого вещества вакцины, в котором находятся от 2 до 8 млн. жизнеспособных Micobacterium bovis Датского штамма 1331. Перед введением вакцину растворяют в 1 мл стерильного изотонического раствора натрия хлорида. Внутрикожно в наружную треть плеча вводят 0,05 мл раствора, введенная доза составляет 0,0375 мг.
Первую вакцинацию вакциной БЦЖ проводят здоровым доношенным детям массой 2000,0 г и более на 3-5 день их жизни.
Первую вакцинацию вакциной SSI проводят здоровым доношенным детям массой 2500,0 г и более на 3-5 день жизни.
Вакциной БЦЖ-М прививают:
1. Здоровых недоношенных детей с массой тела более 2000 г;
2. Детей, проживающих на загрязненных радионуклидами территориях;
3. В тех случаях, когда имелись противопоказания при рождении (через 1-6 месяцев после снятия противопоказаний).
Противопоказаниями для вакцинации новорожденных являются:
1. Рождение от ВИЧ-инфицированной матери;
2. Подтвержденная ВИЧ-инфекция (абсолютное противопоказание);
3. Недоношенность с массой тела менее 2000 г.;
4. Внутриутробная инфекция;
5. Родовые травмы с неврологической симптоматикой;
6. Острые заболевания (в т.ч. гнойно-септические);
7. Гемолитическая болезнь новорожденных;
8. Генерализованные поражения кожи;
9. Наличие генерализованной БЦЖ-инфекции у других детей семьи.
Вакцинация детей не предотвращает развитие туберкулеза, особенно при ослабленном организме ребенка и продолжительном контакте с бактериовыделителем. Однако иммунизация снижает риск развития таких тяжелых форм, как милиарный туберкулез, туберкулезный менингит и менингоэнцефалит. Вакцина БЦЖ является одной из наиболее широко используемых вакцин в мире и в настоящий момент применяется более чем в 100 странах.
В Украине применяется повторное введение вакцины, или ревакцинация , которую проводят детям в 7 лет при условии отрицательной пробы Манту. При сомнительной или положительной пробе Манту ревакцинация не проводится. Ревакцинацию следует выполнить в интервале от 3 до 20 дней после проведения туберкулинодиагностики.
Противопоказаниями для ревакцинации являются:
1. Инфицированность или туберкулез в анамнезе;
2. Сомнительная или положительная проба Манту;
3. Осложнения вакцинации БЦЖ в анамнезе;
4. Аллергические заболевания в стадии обострения;
5. Острые заболевания в период выздоровления;
6. Хронические заболевания в стадии обострения;
7. Злокачественные заболевания;
8. Ятрогенные иммунодефициты.
При ревакцинации как вакциной БЦЖ, так и вакциной SSI, в наружную треть плеча внутрикожно вводят 0,1 мл вакцины.
